Среди всех инфекций, которыми болеют дети, на втором месте по частоте заболевания находятся как раз кишечные — после ОРВИ. Вообще кишечные инфекции достаточно распространены среди всего населения, но такая «популярность» у детей имеет свои логичные объяснения.
Заражение кишечной инфекцией происходит фекально-оральным путем, то есть через рот. А посредниками могут быть грязные руки, немытые фрукты, несоблюдение гигиенических норм. Здесь за ребенком не уследишь. Вообще кишечным инфекциям более всего подвержены дети в возрасте до семи лет. Ведь детский иммунитет к болезнетворным бактериям и вирусам очень слаб по сравнению с взрослым. Особенно это касается новорожденных.
Описание заболевания
Под интестинальной инфекцией понимаются заболевания органов ЖКТ, вызываемые бактериальными, вирусными или грибковыми агентами. Наиболее частые возбудители патологии: энтеровирусы, ротавирусы, сальмонеллы, стафилококк, палочка дизентерии и др.
Инфекции кишечного тракта широко распространены в детском возрасте. По частоте заболеваемости они уступают только респираторным болезням. Заражение, как правило, происходит из-за несоблюдения ребенком и его родителями правил личной гигиены, совместного использования с зараженными людьми игрушек и других предметов быта и употребления в пищу немытых овощей и фруктов. Заболевание можно определить по нарушению акта дефекации, тошноте, рвоте, резкому снижению аппетита и повышению температурных показателей тела.
При подозрении на наличие у ребенка интестинальной инфекции необходимо незамедлительно обратиться за консультацией к врачу-гастроэнтерологу. Отсутствие лечения может спровоцировать развитие серьезных осложнений: септическое состояние, шок из-за паралича сосудов на фоне бактериальной интоксикации, острую недостаточность почек, сердца и др.
Лечение
При определении тактики терапии ОКИ необходимо учитывать возраст пациента, особенности преморбидного фона, период заболевания. Стартовая терапия ОКИ любой этиологии (вирусной, бактериальной или сочетанной) у детей включает диету, энтеросорбцию и регидратационную терапию [27, 28].
Энтеросорбенты должны назначаться всем пациентам независимо от этиологии и формы тяжести заболевания, в как можно более ранние сроки болезни — это позволяет быстро купировать диарею. Преимущество отдается синтетическим и минеральным энтеросорбентам. В среднем прием энтеросорбентов может составлять 5–7 дней, но возможна ранняя отмена препарата — при стойкой нормализации стула.
Регидратационная терапия проводится в 2 этапа. На первом этапе необходимо восполнить потери, возникшие из-за рвоты и/или жидкого стула, поэтому за достаточно короткий срок (6 ч) ребенок должен получить объем жидкости из расчета 50–80 мл/кг массы тела. На втором этапе происходит восполнение текущих потерь, поэтому регидратация проводится медленнее, из расчета 80–100 мл/кг массы тела ребенка за последующие сутки. Длительность данного этапа может быть различной и зависит от состояния конкретного пациента. Для регидратации у детей можно использовать готовые глюкозо-солевые гипоосмолярные (осмолярность 245 мосм/л) растворы, а также питьевую неминеральную воду. Соотношение глюкозо-солевых растворов и воды при водянистой диарее составляет 1:1, при инвазивных диареях — 1:2; при выраженной рвоте — 2:1.
Согласно рекомендациям ВОЗ показаниями к антибактериальной терапии являются амебиаз, брюшной тиф, дизентерия, холера. Кроме того, антибиотики могут назначаться при бактериальной ОКИ, сопровождающейся симптомами колита (в т. ч. геморрагического); при тяжелых и генерализованных формах болезни; при среднетяжелых формах болезни всем детям до 2 лет, а также пациентам из группы риска независимо от возраста. При вирусных ОКИ, сопровождающихся обильным водянистым стулом, назначение антибактериальной терапии нецелесообразно. ОКИ сочетанной этиологии требуют индивидуального подхода к терапии в каждом конкретном случае.
Из-за патогенного действия вирусов и/или бактерий — возбудителей ОКИ на микробиоту ЖКТ происходит существенное нарушение ее состава, поэтому при любых ОКИ (в остром периоде и периоде реконвалесценции) требуется коррекция дисбиотических нарушений с использованием пребиотиков (веществ немикробного происхождения, способных оказывать положительное действие на организм посредством стимуляции роста или метаболической активности нормальной микрофлоры кишечника), пробиотиков (живых микроорганизмов, которые при применении в адекватных количествах оказывают оздоровительное действие на организм человека), синбиотиков (комплексов, состоящих из рациональной комбинации пробиотиков и пребиотиков), метабиотиков (структурных компонентов пробиотических микроорганизмов и/или их метаболитов).
Одним из зарегистрированных в нашей стране лекарственных средств — метабиотиков, которые можно применять у детей с рождения, в т. ч. у недоношенных, является Хилак форте, содержащий метаболиты представителей эндогенной микробиоты: Lactobacillus acidophilus
,
Lactobacillus helveticus
,
E. coli
и
Streptococcus faecalis
. В состав препарата также входят короткоцепочечные жирные кислоты (КЦЖК): уксусная, пропионовая, масляная, изомасляная, валериановая, изовалериановая, капроновая, изокапроновая. КЦЖК участвуют в метаболизме колоноцитов, росте и дифференцировке клеток, транспорте клеток эпителия, метаболизме липидов и углеводов в печени, регуляции кишечной моторики, образовании энергии в мышцах, почках, сердце, головном мозге. Также в состав препарата входит молочная кислота, которая обладает в т. ч. антисептическими свойствами.
Клинические исследования убедительно показали эффективность использования препарата Хилак форте в лечении ОКИ: отмечаются уменьшение продолжительности рвоты и диареи у детей, купирование симптомов интоксикации, эксикоза, уменьшение риска развития аллергических реакций, а также сокращение сроков пребывания в стационаре [29, 30]. Доказана эффективность Хилак форте в терапии энтеритов сальмонеллезной этиологии у детей, в частности, выявлено достоверное сокращение периода выделения сальмонелл по сравнению с данным показателем у пациентов контрольной группы, а также отсутствие побочных эффектов при использовании Хилак форте [31].
В период реконвалесценции составляющие препарата участвуют в процессах репарации поврежденных клеток кишечника, тем самым обеспечивая восстановление нормальной функции ЖКТ, что важно в первую очередь при вирусной этиологии ОКИ. С использованием метода газожидкостной хроматографии было установлено, что 7-дневный курс терапии Хилак форте способствовал улучшению метаболической активности индигенной флоры с тенденцией к нормализации уровня летучих жирных кислот и их соотношений без существенных изменений в структуре индигенной флоры [32]. Авторы указывают, что терапия ОКИ пробиотиком метаболитного типа физиологична, поскольку регулирует симбионтные отношения хозяина и его микрофлоры, способствует восстановлению колонизационной резистентности организма.
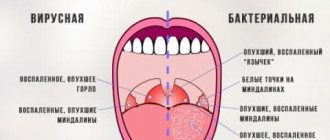
Симптомы кишечной инфекции
Симптоматика инфекционной патологии зависит от вида возбудителя, проникшего в детский организм, и наличия сопутствующих нарушений. Наиболее характерными проявлениями являются:
- лихорадочное состояние;
- головная боль;
- ломота в мышцах, слабость;
- болевые ощущения в области живота;
- отказ от употребления еды;
- тошнота;
- рвота;
- диарея (возможно наличие каловых масс с примесью слизи).
В том случае, если ребенку не была оказана своевременная помощь, болезнь принимает тяжелое течение. Поэтому к основным проявлениям болезни могут добавиться:
- резкий дефицит жидкости в организме (сухость кожи и слизистых оболочек, потеря веса, практически отсутствие мочи);
- снижение давления в артериях;
- спутанное сознание;
- судороги.
Для того, чтобы не допустить развития осложнений, ребенка необходимо привести на осмотр к специалисту еще при появлении первых симптомов кишечной инфекции – отказ от еды, сонливость, тошнота и рвота.
ОКИ: симптомы
Диарея (понос) является наиболее распространенным специфическим признаком кишечных инфекций у детей. Жидкий стул более трех раз в сутки, отмеченный у ребенка, должен заставить родителей заподозрить ОКИ.
Обратите внимание, у младенцев на грудном вскармливании частота стула более высокая по сравнению с детьми старшего возраста.
Кроме увеличения частоты стула и его жидкой консистенции, о кишечной инфекции могут говорить изменения его цвета. Например, при вирусном гепатите A наблюдается обесцвечивание кала, а при дизентерии в нем могут появляться примеси крови, слизи и зелени.
Рвота — еще один специфический признак ОКИ. Даже однократная рвота у ребенка может говорить о развитии заболевания.
В большинстве случаев у детей с ОКИ повышается температура тела. В зависимости от возбудителя и тяжести течения заболевания, она может достигать 41 °C или оставаться субфебрильной. Также у ребенка могут наблюдаться следующие признаки интоксикации и поражения желудочно-кишечного тракта — тошнота, общая слабость, адинамия, боли в животе, болезненные позывы к дефекации (тенезмы).
Дегидратация (обезвоживание), развивающаяся в результате диареи, рвоты и повышения температуры, является основной опасностью при ОКИ у детей. Коррекция выраженной дегидратации возможна только в условиях медицинского стационара, поэтому немедленно обратитесь к врачу, если подозреваете у малыша кишечную инфекцию.
Причины кишечной инфекции
Заражение кишечной инфекцией происходит фекально-оральным и контактно-бытовым путем. Бактерии, вирусы и грибки передаются от больного человека к здоровому через общие предметы пользования (игрушки, посуду, полотенца и др.). Наиболее подвержены заболеванию именно дети. Связано это со следующими причинами:
- У детей более низкая кислотность желудочного сока, в сравнении с взрослыми.
- Не до конца сформированный иммунитет не может противостоять патогенной микрофлоре.
- Дети чаще взрослых не соблюдают правила личной гигиены.
- Дети, посещающие детсады и школы, имеют более тесные контакты со сверстниками, что облегчает процесс передачи инфекции.
Кишечную инфекцию нередко называют болезнью грязных рук. Маленькие дети часто игнорируют элементарные гигиенические нормы – забывают мыть руки после туалета и перед приемом пищи, часто берут в руки немытые предметы, ранее подержанные инфицированными сверстниками, играют с домашними животными, которые также могут быть переносчиками различных инфекций, и т.д.
Общие сведения
Под названием кишечная инфекция понимается целая группа заболеваний, при которых происходит поражение органов пищеварения. Всего насчитывается около 30 их видов. Объединяет их то, что все они вызываются патогенными микроорганизмами (вирусами, бактериями), протекают остро и характеризуются однотипной симптоматикой.
Кишечные инфекции распространены среди людей различного возраста, чаще всего встречаются у детей, а также людей с ослабленным иммунитетом. По частоте обращения к врачу занимают второе место после ОРВИ.
Микробы и болезнетворные бактерии попадают в окружающую среду через кал, слюну, во время чихания. На предметах и продуктах сохраняют свою жизнеспособность длительное время.
Диагностика кишечной инфекции
Диагностика кишечных инфекций проводится на основании клинической картины заболевания и результатов лабораторных исследований. Сложность диагностики заключается в схожести проявлений кишечной инфекции с некоторыми болезнями ЖКТ, например, острым аппендицитом, лактазной недостаточностью, отравлением и др. Именно поэтому родителям не следует проявлять излишнюю самостоятельность в постановке диагноза и лечении патологии. Следует доверить здоровье ребенка квалифицированному специалисту с многолетним опытом работы в гастроэнтерологии. После тщательного осмотра ребенка и сбора необходимого анамнеза (истории болезни) врач направляет маленького пациента на лабораторные тестирования:
- посев кала для определения причинных бактерий и их чувствительности к антибиотикам;
- бактериологический посев содержимого рвоты;
- общеклинический анализ крови;
- копрологический анализ кала.
Для исключения патологий органов гастро-интестинального тракта могут дополнительно назначаться УЗИ, МРТ или КТ.
Как лечить?
Основное лечение – выведение кишечных инвазий из организма. Специфика заключается в:
- очищении полости кишечника,
- восстановлении нормальной микрофлоры,
- нормализации водного баланса путем приема регидрона, альбумина, гемодеза (внутривенно),
- приеме сорбентов для выведения токсинов и ядов,
- приеме пробиотиков для восстановления микрофлоры в кишечнике,
- приеме активированного угля, Смекты, Энтеросгеля, Полифепана, Карболонга, как безвредных препаратов для взрослых и детей.
В зависимости от имеющихся симптомов врач назначит то или иное лекарство от инфекции:
- опиаты для торможения перистальтики в кишечнике,
- лоперамид, тримебутин (таблетки) для повышения всасываемости полезных веществ, нормализации работы кишечника,
- гормональные препараты в виде инъекций от диареи для нормализации стула, снятия признаков воспаления, улучшения всасываемости кишечника,
- глюконат кальция,
- эргокальциферол, индометацин от кишечных инфекций для устранения приступов диареи, улучшения общего самочувствия и функциональности сердца,
- гастролиты как лекарства для восстановления электролитного баланса, оказания вяжущего воздействия, устранения симптомов диареи,
- лоперамид как противодиарейное средство при поносе путем приема по 2 таблетки в сутки,
- антисептические препараты путем приема 4-ех капсул в течение 3-ех дней
- фуразолидон для устранения токсического воздействия инфекции на ЖКТ.
Лечение кишечной инфекции
Тактика лечения кишечной инфекции напрямую зависит от типа возбудителя заболевания, степени тяжести и наличия сопутствующих нарушений в организме. При лечении патологии врачи ставят перед собой сразу несколько задач: устранить инфекционное начало, предотвратить обезвоживание, снять неприятные симптомы и восстановить нормальное функционирование детского организма.
Для этого ребенку назначаются следующие группы лекарственных препаратов:
- глюкозно-солевые растворы для оральной регидратации;
- антибиотики (при бактериальной форме заболевания);
- противогрибковые препараты (при грибковой инфекции);
- кишечные антисептики;
- жаропонижающие средства;
- сорбенты для предотвращения интоксикации организма.
Помимо проведения медикаментозной терапии родителям необходимо обеспечить больному диетическое питание, мягко воздействующее на желудок и кишечник ребенка. Тяжелая пища может усугубить состояние и отсрочить момент выздоровления.
При кишечной инфекции необходимо уменьшать объем потребляемой пищи, пить большое количество воды, отдавать предпочтение протертой или жидкой легкоусвояемой еде. Исключаются жирные, жареные, копченые и сильно-соленые блюда, жирные сорта мяса, фрукты, молочные продукты, соки и газированные напитки.
В чём особенность лечения?
Основная цель — промыть желудок, принять препараты для подавления кишечной инфекции и пищевой интоксикации. Незаменима диета с большим количеством танина. Рекомендуется пить крепкий чай, кушать черемуху, чернику, восполнять дефицит воды и солей в организме. В первые 4-6 после появления неприятных симптомов нужно провести первичную регидратацию для поддержания уровня жидкости воды и электролитов, особенно, если отходит постоянный понос и рвота. Пить воду нужно глотками либо столовыми ложками, дополнительно можно принимать специальные растворы, питьевую минеральную воду.
Профилактика кишечной инфекции
Для того чтобы предотвратить развитие кишечной инфекции, родителям необходимо придерживаться профилактических правил:
- С самого раннего возраста формировать у малыша первичные навыки личной гигиены.
- Тщательно следить за чистотой рук ребенка, обеспечивать чистоту окружающих малыша предметов.
- Употреблять в пищу только чистую воду.
- Тщательно обрабатывать фрукты и овощи, перед тем, как давать их в руки ребенку.
- Регулярно проводить дома влажную уборку с дезинфицирующими средствами.
В том случае, если у малыша все же возникла кишечная инфекция – необходимо незамедлительно обратиться за медицинской помощью к специалистам. Врачи клиники для детей и подростков «СМ-Доктор» помогут быстро выявить заболевание и назначить необходимое лечение.
Диагностические мероприятия и лечение
При появлении первых признаков кишечной инфекции следует обратиться к педиатру в больницу, так как ход течения болезни быстрый. На основе осмотра, эпидемиологических и клинических данных врач устанавливает диагноз и при необходимости назначает необходимые анализы.
Самую главную роль играет исследование кала, по которому определяют тип возбудителя и лечение. Могут быть назначены посев крови, дополнительные анализы мочи, ликвора.
Важно! При диагностировании кишечной инфекции важно исключить панкреатит, острый аппендицит, дискинезию желчевыводящих путей, лактазную недостаточность и другие патологии.
После подтверждения диагноза доктор назначает комплексное лечение, которое подразумевает:
- лечебное питание;
- оральную регидратацию;
- систематическую, этиотропную и патогенетическую терапию.
Детям по показаниям назначают антибиотики, кишечные антисептики, абсорбенты и другие лекарственные средства, которые помогают справиться с инфекцией и распространением возбудителя.
Установить диагноз и назначить лечение могут только специалисты
Каждая мама должна знать, что такое кишечная инфекция у ребенка, как она проявляется, и что делать. При подозрении на развитие болезни родители должны уметь оказать своему чаду первую помощь. Нельзя при подозрении на заболевание до установки диагноза и назначений врача:
- давать противорвотные и обезболивающие средства;
- делать клизму, особенно с теплой или горячей водой;
- использовать закрепляющие препараты;
- прогревать грелкой живот.
Все действия по лечению должны быть назначены педиатром.
Сколько длится
Длительность кишечной инфекции зависит от сложности протекания. Легкие формы проходят за 2-3 недели. Нормальным считается, если выздоровление наступает не позднее, чем через 1,5 месяца. Заболеванию присваивают статус затяжной хронической инфекции, если симптомы беспокоят малыша на протяжении полугода и более.
Чем кормить ребенка при кишечной инфекции и после
При поражении кишечной инфекцией ребенку требуется специальное питание. Врач в таком случае назначает диету №4 по Певзнеру, которой нужно пользоваться, пока карапуз будет лечиться.
Для того чтобы предотвратить тошноту и рвоту, можно употреблять в пищу:
- слабые бульоны;
- слизистые крупяные супы;
- сухарики, подсушенный белый хлеб;
- перекрученное отварное мясо и рыбу (нежирные);
- запеченные яблоки без кожуры.
Первые дни, пока симптоматика ярко выражена, ребенку дают только слабые легкие супы и бульоны. Под запрет до момента выздоровления попадают все молочные продукты, острая, жареная, копченая пища, лук, чеснок, газированные напитки. Младенцу сокращают объем пищи, но увеличивают частоту кормлений.
К сведению. Для полного восстановления переваривающей функции желудка потребуется около 3-х месяцев.
Принятие мер по регидратации
Кроме правильного питания, очень важна профилактика обезвоживания. Для восстановления водно-солевого раствора доктор назначит различные препараты (Регидрон, Маратоник, Глюкосолан).
На заметку! При легкой стадии кишечной инфекции, по мнению доктора Комаровского, необязательно лечить кроху медикаментами. У организма достаточно сил, чтобы справиться с бактериями и выработать нужное количество антител. Важно следить за питьевым режимом и обеспечивать правильное питание.
Многие препараты регидратирующего характера представлены порошками. Их разводят в воде и дают пить малышу каждые 10-15 мин. При отсутствии необходимых лекарств готовят водно-солевой состав самостоятельно: на 1 л воды добавляют 1 ст. л. сахара и по 1 ч. л. соли и соды.
Прогноз и профилактика
Полное выздоровление ребенка может обеспечить только раннее и своевременное выявление возбудителя болезни. Тяжелые формы заболевания приводят в некоторых случаях к серьезным осложнениям.
Стоит помнить! После кишечных инфекций у детей нестойкий иммунитет.
Самый действенный способ предупредить развитие инфекции – это профилактика
Основными и эффективными мерами профилактики являются:
- полное соблюдение правил личной гигиены;
- очистка воды для питья;
- правильное хранение и приготовление продуктов;
- мамам перед кормлением нужно обрабатывать грудь, стерилизовать соски и пустышки.
Всех детей, которые контактировали с больным малышом, рекомендуют поместить в небольшую изоляцию, так как проявиться кишечная инфекция может в течение 7 суток.
Чтобы острая кишечная инфекция не стала причиной более серьезных проблем со здоровьем малыша, необходимо при первых ее симптомах обращаться к врачу и следовать всем его назначениям.