Родовые травмы новорожденных встречаются довольно часто. Под ними понимают повреждения органов и тканей младенца, полученные вследствие воздействия механических сил в процессе родоразрешения, которые влекут за собой ряд нарушений в компенсаторно-приспособительных механизмах ребенка и соответствующей реакции организма на данные повреждения.
Хотим уточнить, что в медицине понятия «родовая травма» и «родовое повреждение» – это не одно и то же. Повреждение может быть токсическим, гипоксическим, инфекционным или каким-либо другим, что указывает на патологический процесс и первопричину развития патологии. Родовая травма же представляет собой болезнь, своего рода ответ организма, когда вслед за родовыми повреждениями происходят другие патологические процессы.
Причины
Условно можно выделить 3 группы факторов, влияющих на причины возникновения травмы: патологии плода, анатомические особенности и болезни матери, техника ведения самих родов.
Самая распространенная группа связана с состоянием плода:
- недоношенность;
- большой вес;
- тазовое предлежание, обвитие пуповиной;
- неправильное врезание головки;
- гипоксия или асфиксия;
- маловодие или многоводие;
- внутриутробные патологии.
Наложение акушерских щипцов чревато родовыми повреждениями
Следующая категория касается беременной женщины. Риск получить родовую травму возрастает, если у матери:
- узкий таз;
- поздние гестозы;
- гипоплазия (недоразвитие) матки;
- перегиб матки (гиперантефлексия);
- возраст меньше 18 или больше 35 лет;
- заболевания эндокринной, сердечно-сосудистой или гинекологической системы;
- вредные привычки (курение, прием наркотиков, алкоголя);
- вдыхание вредных веществ на производстве.
И, наконец, сами роды могут быть травмоопасными. Трудности представляют:
- стремительные или затяжные роды;
- стимуляция окситоцином, простагландинами, антипрогестагенами, прокол пузыря;
- использование акушерских пособий: наложение щипцов, вакуум-экстракция,
- давление рукой акушерки на дно матки с целью ускорить продвижение плода.
Причины повреждений
Травматизация происходит при механическом воздействии в процессе рождения, вследствие чего нарушается структура тканей. Иными словами, о таком явлении говорят, когда у новорожденных имеются повреждения, возникшие в ходе появления его на свет. Не всегда на вероятность появления родовой травмы влияют ошибки врача. Нередко повреждения образуются вследствие неправильного образа жизни беременной, особенностей строения таза женщины, положения плода и по ряду других причин.
Особенности строения головы новорожденного
Строение головы у новорожденных имеет несколько существенных отличий. Перед рождением эта часть тела является наиболее крупной. В большинстве случаев плод двигается, держа голову впереди. В результате она испытывает максимальные нагрузки. Сохранить прежнюю форму ей удается за счет двух качеств:
- эластичность;
- упругость.
Роднички у новорожденного
На развитие первого качества влияют роднички. Эти структуры являются полостями между костями черепа, заполненными плотной мембраной. Последняя образуется из твердой оболочки головного мозга и надкостницы. У новорожденных есть четыре родничка.
Повышенная эластичность черепа ребенка также обусловлена особенностями строения швов, выполненных из соединительной ткани. Такое строение обеспечивает относительно свободное прохождение головы по родовым каналам. Когда череп ребенка испытывает нагрузки, он немного деформируется, при этом исключая вероятность травмирования тканей и головного мозга.
Родовая травма у новорожденных появляется при сильном сдавливании. Такое воздействие приводит к повреждению структурных элементов и тканей черепа. После появления на свет голова остается деформированной.
Факторы риска
Такие повреждения возникают под влиянием трех определенных факторов. Рассмотрим их подробнее:
- Течение беременности. К родовым черепно-мозговым травмам у детей приводят:
длительная беременность;- экологическая ситуация;
- слабые схватки;
- отсутствие скоординированности родовых сил;
- тетанические схватки;
- акушерские повороты;
- использование акушерских щипцов для вытаскивания малыша (наиболее распространенная причина);
- использование вакуум-экстракции плода;
- врачебные ошибки, допущенные при выполнении кесарева сечения.
образ жизни матери;
- сердечные патологии;,
болезни эндокринной и других внутренних систем;
крупный размер ребенка;
расположение плода тазом к родовым путям;
К повреждениям головного мозга у новорожденных приводит также разгибательное вставление головы. Чаще череп травмируется под воздействием группы факторов. Развитию врожденных патологий способствует кесарево сечение, проведенное до наступления схваток. При насильственном извлечении плода внутри матки формируется отрицательное давление. Чтобы достать ребенка, врачу приходится прикладывать усилия. И при неудачном положении рук велика вероятность нанесения травм.
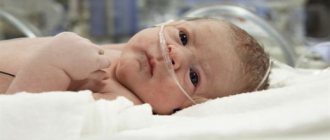
Черепно-мозговые травмы
К сожалению, травмы головы считаются одной из основных причин, ведущих к инвалидности или даже смерти новорожденных. Усугубить ситуацию могут аспирация околоплодных вод или длительная гипоксия вследствие отслойки плаценты.
Причины
В результате того, что голова формирует родовой канал и по окружности является самой большой частью тела, она берет на себя максимальную нагрузку при родах. Благодаря способности к изменению конфигурации за счет упругости и эластичности, связанной с присутствием родничков, кости черепа во время рождения накладываются одна на другую, и объем головы уменьшается, выдерживая оказываемое на нее давление. Однако при давлении сильнее обычного или длительного по времени могут происходить повреждения структур мозга.
Симптомы и диагностика
О тяжести повреждения судят, оценивая поведенческое состояние младенца. Патологические проявления могут быть такими:
- ступор — практически отсутствуют реакции на внешние раздражители;
- летаргия — ребенок практически все время спит, просыпаясь в ответ на сильный болевой раздражитель;
- кома.
Локализация кровоизлияний в мозгу может быть разной, но всегда представляет опасность для здоровья и даже жизни малыша
Поражения головного мозга могут быть в виде кровоизлияний под мозговые оболочки (субарахноидальные, эпидуральные, субдуральные), непосредственно в мозг (тогда образуются гематомы) либо внутрь желудочков.
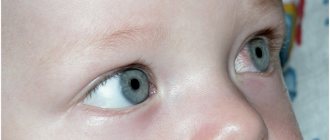
Внешне не так-то просто определить наличие травмы, поскольку здоровые младенцы также способны вяло реагировать на свет, их зрачки блуждают, есть проявления косоглазия — и это варианты нормы.
В норме над костным краем родничка не должен выступать мозг, а при прощупывании чувствуется пульсация. Составляя клиническую картину, ориентируются на присутствие (или отсутствие) судорожного, гидроцефального синдрома, повышенной возбудимости, на снижение сосательного и глотательного рефлекса.
Самыми информативными методами диагностики считаются нейросонография через большой родничок, рентгенологическое исследование (позволяет оценить повреждения костных структур), а также МРТ.
Лечение
Советуем почитать:Трещина ключицы у новорожденного
Новорожденных с черепно-мозговыми повреждениями лечат в палатах интенсивной терапии, помещая в специальные кувезы. Все манипуляции, связанные с уходом и кормлением, производятся в кроватке.
За послеродовой отечностью обычно просто наблюдают, в то время как кефалогематомы больших размеров (больше 6 см) требуют удаления содержимого с помощью двух игл. После процедуры на голову накладывается тугая повязка. Ссадины обрабатываются раствором бриллиантовой зелени. Если задет скальп, назначается курс антибиотикотерапии, накладываются швы.
Переломы костей черепа практически всегда связаны с применением акушерских пособий. Но, благодаря костной эластичности, не все они нуждаются в хирургической коррекции. Например, вдавленные переломы могут спонтанно восстановиться.
Самое тяжелое лечение родовых травм мозга связано с внутричерепными кровоизлияниями, поскольку они чреваты большими кровопотерями и функциональными изменениями работы мозга. Хирургическое лечение проводится в 3-х направлениях: пункционное, поэтапное и краниотомия.
Последствия травмы во время родов
Мы не будет говорить о тяжелых, не поддающихся коррекции родовых травмах. Отметим наиболее сложные фасциальные повреждения:
Малые мозговые дисфункции (ММД).
Это легкие изменения в работе центральной нервной системы. Они могут проявляться в нарушении поведения, гиперактивности или лени, трудности в обучении, расстройствах речи.
Кривошея.
Проявляется неестественным положением головы малыша: наклон в сторону с поворотом. Бывает кривошея односторонняя, двусторонняя. Это синдром, вызванный изменением мягких тканей и нервов шеи. Зачастую патологию может разглядеть только специалист.
Ассиметрия головы.
Нарушение может быть связано не только с родовой травмой, а сформироваться еще в период внутриутробного развития. Бывает, что у деток-кесарят, не проходивших через трудности естественных родов, отмечаются деформированные черепа. Скорее всего, у матери малыша с ассиметричной головкой был сколиоз или застарелая травма крестца.
Аутизм.
Замкнутость, снижение интеллекта, социальная дезадаптация. Происхождение аутизма и расстройств аутического спектра неясны и по сей день. Помимо родовых травм к их причинам относят также и генетические патологии. Обычно родители замечают поведенческие отклонения у ребенка до наступления 3-х лет.
Гиперактивность.
Синдром нарушения внимания (ранее назывался минимальной дисфункцией мозга, гиперкинетическим синдромом и т.д.). Нелеченая детская болезненная непоседливость способна стать почвой для взрослых неврозов, трудностей в межличностных отношениях.
Гипертонус.
Преобладание напряжения мышц-сгибателей над тонусом мышц-разгибателей после 3,5 месяцев жизни требует специального лечения. Если не обращать на это внимания, ребенок будет страдать от нарушения координации, проблем с речью.
Задержка речевого и психоречевого развития (ЗРР и ЗПРР).
По данным исследований в различных городах России у 7-летних детей подобные отклонения отмечаются в 50 % случаев.
Травмы внутренних органов
Механическое давление на плод нередко приводит к кровоизлияниям в селезенку, печенку или надпочечники. Симптоматика четко видна по прошествии 4-5 суток после родов. Из-за имеющегося внутреннего кровотечения наблюдается мышечная слабость, парез кишечника, пониженное артериальное давление, вздутие животика наряду со срыгиваниями и рвотой. Рефлексы угнетены.
Диагноз устанавливается с помощью ультразвукового исследования и рентгена органов брюшины, а также УЗИ надпочечников. Терапия направлена на остановку кровотечения, иногда прибегают к лапараскопическому вмешательству или проводят лапаротомию.
Последствия родовой травмы такого рода зависят от тяжести и объема поражения, а также скорости ее выявления и оказания помощи.
Когда обязательно идти на прием к остеопату
Профилактика последствий родовых травм
Никто не может предугадать течения родов. Зато каждая женщина в состоянии заранее правильно подготовиться не только к родам, но и к беременности. Речь вовсе не о сдаче анализов и стандартных консультациях у врачей. Это само собой разумеющиеся вещи. Мы говорим о необходимости посещения врача-остеопата. Используя свои знания и умения, врач определит, грозят ли вашему организму осложнения во время беременности и родов.
Методы остеопатии помогут обследовать органы и системы будущей матери и максимально сбалансировать их. Остеопат проверяет положение тазовых костей, позвоночник, внутренние органы, нервную систему. Именно они получат наибольшую нагрузку при вынашивании плода. Их положение будет влиять на правильное внутриутробное развитие ребенка. Женщина, которая ответственно подходит к беременности и родам, приходит на консультации к остеопату, чаще всего рожает без посторонней помощи.
Кинезиология направлена на проверку мышечных реакций человека во время ходьбы, движений телом и отдельными частями тела. Доктор-кинезиолог анализирует паттерны движений, выявляя возможную патологию. Не все методы кинезиологии можно применять для обследования беременной женщины из-за их болезненности и довольно жесткого воздействия. Доктор выбирает только мягкие варианты, следуя врачебному принципу «не навреди».
Чем остеопатия поможет беременным
Систематический осмотр остеопатом будущей мамы неопасен для ребенка. Достаточно 3-4-х профилактических сеансов за всю беременность. После приема женщины отмечают улучшение настроения, спокойствие, снятие боли в пояснице, уменьшение варикоза и отеков.
При воздействии мягкими остеопатическими техниками происходит:
- Балансировка тазовых костей, что гарантирует легкое прохождение ребенка по родовым путям.
- Выравнивание положения плода в матке. Это исключает внештатные ситуации сдавливания ручки или ножки, пуповины во время родов.
- Исправление тазового предлежания. При нем растет риск травм, например, нежных позвонков шеи новорожденного.
- Снятие тонуса матки. Из-за этой патологии роды проходят стремительно и бурно, нанося ребенку родовую травму.
- Расслабление мышц тазового дна. Это важно для прохождения головки плода, особенно у первородящих женщин.
- Исправление положения внутренних органов, зажатых увеличенной маткой. Снижается риск гестоза и необходимости инструментального вмешательства.
Что делать после родов
Наши поздравления с рождением ребенка! Теперь самое время для женщины самой показаться остеопату после родов и принести на осмотр новорожденного ребенка.
Даже если роды прошли без видимых последствий, микротравмы могут проявиться через годы в детском или даже взрослом возрасте. Нарушение, как бомба замедленного действия, ждет своего часа. Поэтому так необходимо показать новорожденного врачу-остеопату.
Травмы мягких тканей
К данной разновидности относятся повреждения кожного покрова и подкожной клетчатки. Они могут выглядеть как царапины, ссадины или иметь другие проявления. Так, при повреждении грудино-ключично-сосцевидной мышцы образуется не только мягкое уплотнение (опухоль), но и развивается кривошея. Для лечения в таком случае используют приемы массажа, электрофорез с калия йодидом, положение головы фиксируют специальными ортопедическими валиками.
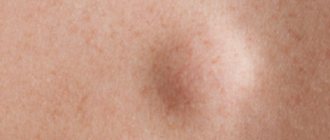
Кефалогематома
К данному виду травматизации также можно отнести родовые опухоли и кефалогематомы. Тактика их лечения описана выше. Стоит, однако, отметить, что за кефалогематомами возможно наблюдение на протяжении 3-4 недель, но если есть признаки нагноения, убирать ее необходимо немедленно. Поскольку кефалогематомы нередко сопровождаются внутриутробным развитием микоплазмоза, проводится ПЦР-диагностика.
Травматизация костно-скелетной системы
Данный вид травм считается исключительно акушерским недочетом. Чаще других повреждается ключица и кости конечностей. Если перелом ключицы без смещения, его диагностируют приблизительно на 3-й день, когда образуется костная мозоль в виде припухлости. В случае смещения у новорожденных не только появляется припухлость, но и ограничиваются движения руки, ребенок плачет при попытке осуществить какие-либо манипуляции с поврежденной конечностью.
Редко при родах может произойти смещение эпифиза верхнего или нижнего конца плеча или бедра. В таких случаях делают вытяжение конечности с временной фиксацией. Регенеративные способности детского организма потрясающие, поэтому кости через время полностью восстанавливаются.
Перелом плечевой, лучевой или бедренной кости диагностируется по болевой реакции, визуальному укорочению конечности, отечности, и конечно, по рентгеновскому снимку. К лечению переломов у новорожденных обязательно подключают детского травматолога. В одних случаях, например, при переломе ключицы, достаточно наложения тугой повязки, тогда как в других конечность иммобилизируют с помощью гипса.
При переломе ключицы достаточно зафиксировать пострадавшую ручку бинтовой повязкой на неделю
Что такое гематома или кефалогематома
Кефалогематома – это особый вид кровоподтека на голове ребенка. Представляет собой кровавую припухлость в области между надкостницей и плоскими костями черепа. Если выражаться обиходным языком, то это синяк, возникший из-за повреждения мягких тканей.
Для того, что бы пройти родовой путь, ребенку необходимо пройти между мышечным кольцом и костями таза матери. Для этого младенец совершает ряд движений, чем помогает себе преодолеть данный проход.
Давление внутри утробы матери и за ее пределами различаются. По — этому при рождении капилляры, сосуды новорожденного лопаются и вызывают скопление крови.
Чаще всего гематома на голове у новорожденного после родов проходит быстро и не оставляет ни следа. Спустя время кожа головы малыша становится нормального цвета, синяки бледнеют, а спустя пару недель проходят совсем. В медицине известны случаи, когда опухоль, полученная при родах, значительно увеличивается в размерах и из неё начинает выделяться кровь. В данной ситуации необходимо незамедлительно обратиться к врачу, что бы избежать возможных осложнений от полученной родовой травмы.
Травмы шейного отдела и позвоночника
Во время рождения малыш испытывает колоссальные перегрузки: на него воздействуют силы, изгоняющие плод из утробы. А поскольку чаще всего ребенок имеет головное предлежание, нередки травмы головы и шеи, встречающей сопротивление тазового дна и мышц на протяжении всего родового пути.
Причины
Родовая травма шейного отдела происходит чаще всего вследствие вытяжения головы и шеи у новорожденных. При таких обстоятельствах могут смещаться тела I — II позвонков, наблюдаться подвывих в суставах в позвонках шейного отдела, ротационный подвывих атланта, повреждаться межпозвоночные диски.
Симптомы и диагностика
Четкой клинической картины, помогающей установить наличие родовой травмы шейного отдела позвоночника или спинного мозга, нет. Заподозрить патологию можно по снижению рефлексов (глотательный, сосательный), нарушению мышечного тонуса, чаще в сторону гипотонии, укороченной или удлиненной шеи, наличию кривошеи. Мышцы шейно-затылочного отдела нередко напряжены, а при прощупывании остистых отростков и паравертебральных точек в шейном отделе, ребенок начинает беспокоиться, плакать, меняет мимику.
Деткам с подозрением на травмы шейного отдела и позвоночника делают рентгенографию в двух проекциях. Также в исследовании используют нейросонографию и доплерографию сосудов спинного и головного мозга — так можно понять, есть ли нарушения сосудистого кровотока, в частности, кровообращения в бассейне позвоночных артерий или повреждения оболочек спинного мозга.
Лечение
Если клиника слабо выражена, тревожные симптомы могут самостоятельно исчезнуть в течение нескольких дней. Однако в случае подозрения на серьезные повреждения, необходим комплексный подход к лечению.
Основная цель терапии — восстановить трофику головного мозга. Для этого в отдельных случаях приходится временно (до двух недель) иммобилизовать шейный отдел с помощью наложения специальных ватно-марлевых воротников (например, Шанца). Позже воротник заменяют на ортопедическую подушку.
Массаж, проводимый опытным и квалифицированным остеопатом, дает хороший результат в лечении родовых травм
В схему лечения включается прием препаратов, направленных на улучшение работы ЦНС и обеспечение трофики мышечных тканей. Эффективны массажи и электрофорез с эуфиллином, принятие расслабляющих ванн с хвоей и солью. Терапевтическое лечение может занять около 6 месяцев или больше, а в течение первого года курсы массажа и электрофореза повторяют. В любом случае после восстановления функций ребенок все еще находится под наблюдением врачей – невролога и ортопеда.
Последствия с возможными осложнениями
Чем раньше начинается лечение родовой травмы, тем меньше вероятность развития осложнений. А ведь косточки шеи и позвоночника у младенцев очень хрупкие, способны растягиваться, нарушая тем самым отток жидкости и влияя на кровообращение. Если ничего не предпринимать, впоследствии ребенок может страдать от таких заболеваний:
- головные боли, проблемы с пищеварением;
- вегетососудистая дистония, гипертония;
- болезни суставов и позвоночника (сколиоз, остеохондроз), плоскостопие, косолапость;
- физическое и психическое отставание в развитии;
- недоразвитие мелкой моторики («неловкие пальчики»).
Что такое родовая травма
Родовая травма – это реакция, которая происходит в организме ребенка на повреждения, возникающие в процессе прохождения по родовым путям. Родовые травмы могут возникать при нормальном родоразрешении, а также при патологических родах.
При неблагоприятном течении родов травма плода может привести к тяжелым поражениям головного и спинного мозга, костей и позвоночника. Это ведет к тяжелым неврологическим заболеваниям, отставанию в умственном развитии, инвалидности, а в тяжелых случаях – смерти плода или новорожденного.
Фото 1. Родовая травма — явление, встречающееся более часто, чем кажется. Источник: Flickr (Jonatan P.).
Травмы ЦНС и периферической нервной системы
К ним относятся рассмотренные травмы позвоночника, когда задет спинной мозг, и повреждения периферической нервной системы:
- парез лицевого нерва — появляется при длительных родах и долгом сдавливании нерва; лицо асимметрично, губы сдвигаются в здоровую сторону;
- паралич Дюшена-Эрба — повреждается плечевой ствол нервного сплетения, из-за чего рука не двигается;
- парез диафрагмы — возникает при применении акушерских пособий и асфиксии плода;
- паралич Дежерин-Клюмпке — частичный паралич ветвей плечевого сплетения приводит к обездвиживанию мышц кисти, потере их чувствительности.
Для уточнения диагноза делают рентген или МРТ позвоночника, берут люмбальную пункцию. Лечат с помощью массажа, электростимуляции, ЛФК, а также терапии, направленной на устранение нарушения кровообращения.
Возможны ли травмы при кесаревом сечении?
Бытует мнение, что в случае появления ребенка путем кесарева сечения родовых травм удается избежать. Чаще всего так и получается, однако под воздействием различных факторов повреждения все же возможны:
- Показания к кесареву в анамнезе могут стать причиной травматизации.
- Техника проведения кесарева. Во время операции делается надрез в 25 см, а окружность плечей малыша несколько больше, около 35 см. Поэтому извлечение младенца требует усилий со стороны акушерки, отсюда возможно повреждение шейного отдела.
- Отсутствие прохождения через родовые пути негативно сказывается на развитии нервной системы малыша, ибо перестройка работы сердечно-сосудистой и респираторной систем происходит совсем по другому сценарию. Это своего рода стресс для организма.
Кесарево сечение не является абсолютной гарантией того, что роды пройдут без травм
Поэтому, если нет прямых показаний к проведению кесарева, не стоит настаивать на операции, думая, что таким образом получится оградить ребенка от всех бед. К тому же кесарево сечение не дает возможности выносить следующую беременность в течение 3-4 лет.
Профилактические мероприятия
Можно ли как-то снизить риск возникновения родовых травм? Да, если соблюдать некоторые рекомендации:
- заранее планировать беременность с прохождением обследования репродуктивной системы;
- лечение болезней, особенно хронических, без затягивания;
- беременной женщине следует избегать людных мест в период вирусных и респираторных заболеваний, чтобы снизить риск подхватить инфекцию;
- качественное и сбалансированное питание во время беременности;
- своевременное наблюдение у гинеколога, сдача всех необходимых анализов;
- будущая мать должна вести здоровый образ жизни;
- во время родов слушать акушерку и правильно тужиться.
Итак, травмы у новорожденных во время родов случаются часто. Большинство из них не представляют опасности для жизни малыша, и организм через время восстанавливается без посторонней помощи. Однако в тяжелых ситуациях необходимо довериться специалистам в области нейрохирургии, неврологии и травматологии. Со своей стороны, будущая мама может сделать многое, чтобы ее ребенок появился на свет здоровым.
Почему дети падают с пеленальных столиков
Действительно, первые 1-2 месяца жизни дети проводят в том положении, в котором их положили в кроватку или на пеленальник родители. Поэтому у них создается ложное впечатление, что они с него никуда не денутся. Это ли не прекрасно: положить голого малыша на пеленку, чтобы он принимал воздушную ванну. И, тем не менее, именно тут ребенка подстерегает одна из наиболее серьезных опасностей — падение с пеленального столика.
Геморрой в 79% случаев убивает пациента
Статистика утверждает, что этот вид травмы был у каждого третьего малыша в возрасте до 6 месяцев. Главная причина его — оставление ребенка без надзора по причине мнимого ощущения безопасности: он с трех сторон окружен бортиками. К тому же, как малыш может с него упасть, если он даже не научился переворачиваться? И, тем не менее, практика показывает, что он может освоить этот навык именно тогда, когда его оставили одного на пеленальнике. К тому же, у младенцев, которым еще нет и месяца, есть ряд врожденных рефлексов, в частности отталкивание стопами от опоры. В результате малыш, кажущийся таким маленьким, вполне может сделать то, чего от него совсем не ожидают.