Осложнения
Тазовое предлежание таит в себе много опасностей. Чаще всего появляются угроза прерывания беременности на поздних сроках, гестоз и недостаточность плаценты. Эти состояния приводят к гипоксии плода, нарушениям в его развитии, неправильному количеству околоплодных вод и обвитиям пуповиной.
Помимо вышеперечисленных, возможны и такие осложнения:
- К 37-40 неделе беременности проявляется отставание в развитии продолговатого мозга. Нарушается работа гипофиза.
- После рождения ребенок не сможет быстро адаптироваться к внешним условиям. Снижается антистрессовая устойчивость.
- В яичниках и яичках плода происходят кровоизлияния. Иногда появляется отек тканей, приводящий к гибели герминогенных клеток. Все это приводит к таким заболеваниям, как азооспермия (тяжелое бесплодие у мужчин), гипогонадизм (снижение уровня половых гормонов, приводящее к недостаточности яичек) и т.д.
- Сбои в развитии нервной системы, желудочно-кишечного тракта и опорно-двигательного аппарата.
- Ребенку поступает мало кислорода.
- Повышается сердцебиение плода.
- В особо сложных случаях может развиваться ДЦП.
- Ребенок не может нормально двигаться. В большинстве случаев он лишь изредка двигает конечностями.
Методы коррекции положения
Изменить предлежание можно с помощью специальных упражнений или простых рекомендаций по двигательной активности. Коррекцию стоит проводить после 32 недели, если плод лежит неправильно. Прилагать усилия на более раннем сроке не стоит, так как малыш может самостоятельно изменить позу, но все же придерживаться некоторых правил нужно. Например, женщине нельзя длительное время лежать на одном боку, во время сна стоит менять позу. Очень эффективно для становления головного предлежания плода плавание в бассейне.
Упражнения для изменения положения плода разрешены только при хорошем самочувствии беременной
Упражнения:
- Лечь на левый бок, спустя 10 мин. перевернуться на правый. Через 10 мин. снова сделать переворот, повторить 3-4 раза. За день нужно сделать несколько подходов.
- Принять коленно-локтевую позицию, задержаться на 20 мин. Можно усложнить упражнение: поза аналогичная, вот только колени должны располагаться на уровне 20-30 см выше пола, для этих целей подойдет невысокий диван или кресло. Нужно продержаться в такой позе не менее 10 мин.
- Лечь на спину, ноги согнуты в коленях, под ягодицы подложить подушку. Затем приподнять таз на 30 см от пола. Плечи, ягодицы и колени должны образовать прямую линию. Задержаться на 5 мин., повторить упражнение спустя время.
- Лечь на бок, ноги согнуть в коленях и привести к туловищу, но сильно давить на живот нельзя. Задержаться в такой позе на 5 мин., дыхание должно быть размеренным. Затем нужно сделать глубокий вдох и медленно через спину перевернуться на другую сторону. При выполнении данного упражнения необходимо учесть такую особенность – исходная поза на том боку, к которому повернута спина плода.
Все упражнения выполняются спокойно, не спеша, резкие движения должны отсутствовать.
Если же скорректировать предлежание не удалось, то тактика родов подбирается в зависимости от принятой позы, родовой активности, сопутствующих осложнений со стороны женщины и малыша. Конечно, абсолютным противопоказанием к естественным родам является поперечное и косое размещение.
Лечение предлежания плаценты при беременности
Специфического лечения, с помощью которого можно было бы повлиять на расположение плаценты в «правильном» месте, сегодня не существует. Купирование частых маточных кровотечений и пролонгирование беременности (в идеале до положенного срока родов) – это все, что могут предложить врачи пациентке с такой проблемой.
Большое значение для благополучного вынашивания малыша на фоне предлежания имеет разумное поведение будущей мамы. Вот что она должна делать, чтобы не вызвать своим неосторожным поведением кровотечение:
- избегать интенсивных физических нагрузок;
- не прыгать и не подпрыгивать;
- избегать тряской езды по неровной дороге;
- отказаться от полетов на самолете;
- не нервничать;
- не поднимать и не переносить тяжелое.
В течение дня беременная с предлежанием плаценты должна устраивать себе кратковременный отдых. Чтобы расслабиться, нужно лечь на спину и поднять прямые ноги , оперев их о стену, шкаф или спинку дивана. Это положение следует принимать как можно чаще.
Когда беременность достигнет 25 недели, а кровотечения при этом будут скудными и быстро проходящими, для будущей мамы разработают программу консервативной терапии, чтобы с ее помощью сохранить плод в нормальном состоянии до срока 37 – 38 недель. Итак, что делать, если при беременности диагностировано предлежание плаценты?
Во-первых, женщине в положении в обязательном порядке назначают препараты следующих лекарственных групп:
- токолитики и спазмолитики для стимуляции растяжения нижнего отдела матки (например, Партусистен, Но-шпа);
- железосодержащие препараты для устранения анемии (Тотема, Сорбифер Дурулес);
- лекарства, стимулирующие кровоснабжение плода на полноценном уровне (Тромбонил, Аскорутин, Токоферола ацетат, Трентал).
Во-вторых, будущей маме назначают комбинацию следующих медикаментов:
- Сульфат магния 25% (внутримышечные инъекции по 10 мл);
- Магне В6 (по 2 таблетки утром и вечером);
- Но-шпа (по 1 таблетке 3 раза в день);
- Партусистен (по 5 мг 4 раза в день);
- Тардиферон (по 1 таблетке 2 раза в день);
- Токоферола ацетат и фолиевая кислота (по таблетке 3 раза в день).
Этот набор медикаментов беременная женщина с патологией плаценты будет принимать до самых родов. Если внезапно началось кровотечение, нужно без лишних раздумий вызывать «скорую» или добираться до роддома самостоятельно, чтобы не терять времени. Будущую маму положат в отделение патологии беременных. Там ей назначат те же препараты, которые она принимала и дома (Но-шпу, Партусистен), только введение их будет внутривенным и в гораздо больших дозах, чем прежде. Это нужно для того, чтобы как можно быстрее снять напряжение матки и обеспечить ее нижнему сегменту безопасное растяжение.
В-третьих, при лечении беременной с предлежанием плаценты обязательно контролируют внутриутробное состояние малыша. Чтобы устранить фетоплацентарную недостаточность и предупредить развитие у плода кислородного голодания, беременной назначают такие препараты:
- раствор Трентала внутривенно;
- Курантил 25 мг (трижды в день за 1 час перед приемом пищи);
- Токоферола ацетат (по 1 таблетке в сутки);
- аскорбиновая кислота 0,1 – 0,3 г (трижды в день);
- раствор Кокарбоксилазы внутривенно;
- фолиевая кислота 400 мкг (1 раз в день);
- Актовегин (2 таблетки в день);
- раствор Глюкозы внутривенно.
Если таким образом удается довести беременность до срока 36 недель, будущую маму переводят в дородовое отделение и принимают решение о том, как она будет рожать (своими силами или через кесарево сечение).
При внезапном развитии обильного и упорного кровотечения, которое невозможно остановить продолжительное время, беременной показана экстренная операция кесарева сечения, в противном случае жизни будущей мамы угрожает большая опасность. К сожалению, в такой форс-мажорной ситуации о благополучии плода уже не думают, так как все усилия по сохранению беременности при массивном кровотечении на почве предлежания плаценты, как правило, приводят к летальному исходу и матери, и ребенка. По статистике, сегодня более 70 – 80% случаев предлежания плаценты при беременности заканчиваются оперативным родоразрешением.
Лечение низкой плацентации
Главные вопросы для женщин, у которых выявлена низкая плацентация при беременности – что делать и как её лечить?
Низкую плаценту никак не вылечить. Где она прикрепилась – там и будет находиться.
Если симптоматика не выражена и нет явного ухудшения состояния женщины и развития плода, то требуется лишь соблюдать ряд правил, способствующих нормальному протеканию беременности при данном отклонении:
- Избегайте серьёзных физических нагрузок (не поднимайте тяжести, не занимайтесь спортом, не передвигайтесь слишком быстро, не прыгайте);
- Откажитесь от интимной близости. Секс при низкой плаценте запрещен;
- В положении лёжа обеспечьте нахождение ног выше уровня тела (например, подложив под них подушку);
- Избегайте стрессов и конфликтов. Постарайтесь создать вокруг себя положительный эмоциональный фон;
Кстати, именно этой теме посвящен наш курс о подготовке к родам. В нем нет активных физических упражнений, и больший упор делается на ваше эмоциональное состояние + спокойные тренировки дыхательной системы + корректировка питания для наступления естественных родов в срок.
- Как можно меньше пользуйтесь общественным транспортом. Тряска и риск получить удары вам точно ни к чему!
- Следите за правильным питанием;
Правильное питание позволит получать малышу необходимые витамины, но не из синтетических препаратов, а из вашего ежедневного рациона.
Что обязательно должно входить в ваше питание каждый день, от каких продуктов нужно отказаться, какие 3 элемента необходимо ввести в свое питание, чтобы роды прошли легко?
Читайте в электронной книге для будущих мам Секреты правильного питания для будущей мамы>>>
Если заметили даже небольшие кровянистые выделения, незамедлительно обратитесь к своему врачу. При сильном кровотечении необходимо срочно вызвать скорую помощь.
Виды
В зависимости от того, какая часть тела ближе всего располагается (прилегает) к выходу из матки в малый таз (а это начало пути малыша при рождении), различают несколько видов предлежания:
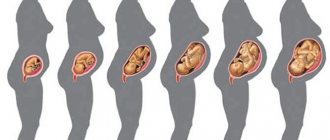
Тазовое
Примерно у 4-6% беременных женщин малыш располагается к выходу попой или ножками. Полным тазовым предлежанием называется такое положение в матке, при котором малыш нацелен в сторону выхода ягодицами. Его еще называют ягодичным. Ножным считается такое предлежание, при котором в сторону выхода «смотрят» ножки ребенка – одна или обе. Смешанным (комбинированным или неполным) тазовым предлежанием считается такое положение, при котором к выходу прилегают и ягодицы, и ножки.
Бывает также коленное предлежание, при котором к выходу прилегают согнутые в коленных суставах ножки малыша.
Причины, по которым малыш занимает тазовое предлежание, могут быть различными, и далеко не все они очевидны и понятны для медиков и ученых. Считается, что головкой вверх и попой вниз чаще всего располагаются дети, чьи мамы страдают патологиями и аномалиями строения матки, придатков, яичников. Женщины, которые перенесли много абортов и хирургических выскабливаний полости матки, дамы с наличием рубцов на матке, часто и много рожающие – тоже в группе риска.
Причиной тазового предлежания может быть хромосомное нарушение у самого ребенка, а также аномалии строения его центральной нервной системы – отсутствие головного мозга, микроцефалия или гидроцефалия, нарушение строения и функций вестибулярного аппарата, врожденные пороки развития опорно-двигательной системы. Из двойни один малыш тоже может принять положение сидя, и опасно, если этот малыш лежит первым к выходу.
Маловодие и многоводие, короткая пуповина, обвитие, мешающие развороту крохи, низкое предлежание плаценты – все это дополнительные факторы риска.
Головное
Головное предлежание считается правильным, предусмотренным в качестве идеального для ребенка самой природой. При нем к выходу в малый таз женщины прилегает головка малютки. В зависимости от позиции и вида позиции ребенка различают несколько видов головного предлежания. Если кроха повернут к выходу затылком, то это затылочное головное предлежание. Первым на свет появится именно затылок. Если малыш расположен к выходу в профиль, это переднетеменное или височное предлежание.
Лобное предлежание – наиболее опасное.
При нем малыш «пробивает» себе дорогу лбом. Если малыш повернут к выходу личиком, это значит, что предлежание называется лицевым, именно лицевые структуры крохи появятся на свет первыми. Безопасным для матери и плода в родах считается затылочный вариант головного предлежания. Остальные виды – разгибательные варианты головного предлежания, нормальными их считать довольно трудно. При прохождении по родовым путям, например, при лицевом предлежании, существует вероятность травмирования шейных позвонков.
Также головное предлежание может быть низким. О нем говорят на «финишной прямой», когда живот «опускается», малыш прижимается головкой к выходу в малый таз или частично выходит в него слишком рано. В норме этот процесс протекает в течение последнего месяца до родов. Если опущение головки происходит раньше, беременность и предлежание также считаются патологическими.
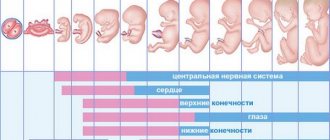
В головном предлежании обычно к 32-33 неделе беременности расположены до 95% всех малышей
Лобное предлежание Головное предлежание
Поперечное
И косое, и поперечное положение тела малыша в матке, характеризующееся отсутствием как таковой предлежащей части, считаются патологическими. Такое предлежание встречается редко, только 0,5-0,8% всех беременностей протекают при таком осложнении. Причины, по которым малыш может расположиться поперек матки или под острым углом к выходу в малый таз, также достаточно трудно систематизировать. Они не всегда поддаются разумному и логичному объяснению.
Косое предлежание Поперечное
Чаще всего поперечное положение плода свойственно женщинам, беременность которых протекает на фоне многоводия или маловодия. В первом случае малыш имеет слишком большое пространство для перемещений, во втором его двигательные возможности существенно ограничены. Часто рожавшие женщины страдают перерастянутостью связочного аппарата и мышц матки, которые не обладают достаточной эластичностью, чтобы фиксировать положение плода даже на больших сроках беременности, ребенок продолжает менять положение тела.
Многоводие
Причины недуга
Опущение матки может быть спровоцировано несколькими причинами, но чаще всего такое явление наблюдается после тяжелых родов, в ходе которых использовались акушерские щипцы и имелись существенные влагалищные разрывы.
Кроме того, причинами опущения могут быть следующие факторы:
- Возраст женщины. После 40 лет влагалищные мышцы становятся менее эластичными и слабыми, именно по этой причине планировать беременность в этом возрасте уже не рекомендуется,
- Постоянные нагрузки физического характера. Если женщина регулярно поднимает тяжести, риск опущения многократно увеличивается,
- Запоры. В некоторых случаях опущение может спровоцировать напряжение мышц влагалища, которое происходит при хронических запорах. Механизм развития патологии в этом случае схож с послеродовым опущением,
- Хронический кашель. Данный недуг провоцирует регулярное напряжение мышечных волокон, которые удерживают в естественном анатомически правильном положении внутренние органы, и матку, в том числе,
- Наследственная предрасположенность. По наследству может передаваться особенность соединительной ткани (чрезмерная эластичность), которая формирует связки.
Несмотря на то, что физические нагрузки могут привести к пролапсу, занятия спортом не являются причиной опущения. Все дело в интенсивности нагрузок – они должны быть умеренными.
Неправильные положения плода их особенности, варианты родов
Неправильные положения – это такие позы ребенка в животике мамы, при которых продольная ось матки не совпадает с продольной осью плода. Они встречаются в 0,5-0,7% случаев. С женщинами, рожающими не первый раз, это происходит наиболее часто.
Среди существующих видов положения плода выделяют два неправильных: косое и поперечное. Течению беременности при них не свойственны какие-либо особенности. Женщина может и не подозревать, что ее малыш расположен в животике не так, как предопределено природой.
Неправильные положения и предлежания плода могут быть причиной преждевременных родов. Если медицинская помощь будет отсутствовать, то возникнут серьезные осложнения (раннее излитие околоплодных вод, потеря подвижности плода, выпадение ручки или ножки, разрыв матки, летальный исход).
Если у беременной женщины обнаружено косое положение плода, то её во время родов укладывают на бок для того, чтобы добиться изменения позы ребенка (она может поменяться на продольную или поперечную), но это не всегда получается. Если сохранилось при тазовом или головном предлежании плода косое положение, то родоразрешение проводится оперативным путем.
Причины неправильного расположения ребенка в матке
Многие специалисты считают, что ребенок принимает то или иное положение в матке из-за влияния целого ряда причин. В качестве главных выделяют активные движения ребенка и рефлекторную активность матки, не зависящую от человеческих усилий и желаний.
Другие причины чисто ягодичного, поперечного предлежания плода и любого другого неправильного расположения:
Диагностика расположения плода в матке
Вопрос, касающийся того, как определить предлежание плода, его положение и позицию, интересует всех беременных женщин, ведь от расположения плода в матке зависит ход родов.
Медицинские работники несколько лет назад определяли расположение ребенка в матке путем наружного обследования. Диагнозы были не всегда верными. Сейчас определить расположение не составляет труда, так как это можно сделать с помощью УЗИ. Метод очень эффективен, информативен и безопасен для будущей мамы и плода. С его помощью можно очень точно и быстро определить предлежание, положение, вид позиции.
Как самостоятельно определить предлежание плода?
Как самостоятельно определить предлежание плода, и возможно ли это? Данный вопрос волнует многих представительниц прекрасного пола в положении. В основном это интересует тех, кто не хочет постоянно бегать на УЗИ, ведь ребенок может очень часто менять свое положение, особенно, если речь идет о сроке беременности равном менее 32 неделям.
Определить самой расположение ребенка в матке не просто. Необходимо прощупать руками живот. Можно воспользоваться специальными приемами, которые применяют на практике акушеры-гинекологи, но их неудобно использовать беременной женщине. Некоторые не пользуются такими способами, так как боятся навредить малышу. Если есть страх, то не стоит пытаться своими силами определить предлежание. Лучше всего довериться специалисту и сделать УЗИ.
Ниже приведена информация для ознакомления о том, как определяют предлежание акушеры-гинекологи.
Чтобы узнать, какая часть тела находится в дне матки, следует расположить ладони рук сверху живота. Если у ребенка расположен там таз, то эта часть будет на ощупь казаться мягкой и неподвижной. Если же там находится головка, то можно будет нащупать руками плотную и баллотирующую часть.
Дно матки может оказаться и пустым, а головка и ягодицы будут прощупываться справа или слева (при поперечном положении ребенка), в подвздошных областях (если положение плода косое).
Следующий прием врачи проводят правой рукой, захватывая низ живота (предлежащую часть) между средним и большим пальцами. Если предлежание головное, то головка будет прощупываться. Она будет подвижна. Если же предлежание плода неправильное, тазовое, то внизу живота будет отсутствовать симптом баллотирования.
В заключение стоит отметить, что предлежание, положение и вид позиции – очень важные характеристики, дающие целостную картину о расположении ребенка в матке. Врач, зная их, сможет выбрать наиболее подходящий способ родоразрешения и тем самым обезопасить будущую маму и ее малыша от возможных осложнений.
Как изменяется матка при беременности
Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет.
Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Рассказывать о том, как изменяется матка во время беременности, следует с 5-6 ее недели (срок считается с первого дня последнего менструального цикла), то есть с 1-2 недель задержки менструации. Тогда матка постепенно обретает шаровидную форму (до беременности орган имеет форму груши). После начинает увеличиваться поперечный размер. Следует отметить, что то, как выглядит матка во время беременности, в самые первые ее недели, не должно пугать. Нередко врачи-гинекологи после осмотра констатируют, что детородный орган имеет асимметричную форму. Но это норма. Асимметрия появляется в том месте, где развивается плодное яйцо. Это не опасно, и в ближайшее время, с ростом ребенка, орган вновь станет симметричным.
К 8 неделям матка увеличивается в 2 раза от первоначального размера, а к 12 неделям уже в 4. На этом же сроке дно матки (верхнюю ее часть) можно прощупать немного выше лонного сочленения. Примерно с этого срока врач начинает измерять длину матки с помощью сантиметровой ленты. Делая это регулярно, можно вовремя заметить задержку развития плода, если такая проблема возникнет. И если в начале беременности длина детородного органа составляет примерно 7 сантиметров, то к концу беременности она достигает 37-38 см. Причем ближе к родам матка может немного опускаться, за счет продвижения предлежащей части плода глубже в таз, но длину органа это, само собой, не изменяет.
Многим мамочкам интересно, когда же у них наконец станет заметен животик. Как уже было сказано выше, заметное увеличение матки происходит с 12 недели. Потому тем, кто говорит, что живот начинает расти с первых же недель, верить нельзя. Такое визуальное увеличение животика возможно из-за небольших отеков и повышения метеоризма – частой проблемы будущих мам. В 16-20 недель животик уже начинает аккуратно выпирать, что служит поводом к ношению специальных брюк со свободным или регулируемым поясом. С этого же срока врачом может быть назначен бандаж, если имеется риск выкидыша или преждевременных родов.
Женщина неоднократно будет ощущать гипертонус матки при беременности – это норма. Ощущения спазма миометрия (мышечного слоя матки) представляют собой тянущие боли. Обычно они локализуются в какой-то определенной части органа. На первых неделях это самый низ живота, а в третьем триметре может ощущаться дискомфорт в области дна матки (на самом верху, под ребрами или желудком). Тонус матки во время беременности – диагноз, который может поставить врач после пальпации живота. С другой стороны такое напряжение матки может быть как раз реакцией на действия врача. По этой же причине не совсем правильно ставить гипертонус в заключении ультразвукового исследования. Проведение датчиком по коже живота уже вызывает сокращение мышц миометрия.
Для того чтобы правильно оценить риск невынашивания, важно узнать в каком состоянии находится шейка матки во время беременности, а именно – какова ее длина и плотность. Для справки: шейка – это та часть детородного органа, которая соединяет его с влагалищем
В норме не менее 3 см, шейка плотная, отклонена назад и закрыта (может в норме пропускать палец только у рожавших женщин).
Низко расположена головка плода что значит
Прежде всего, услышав о низком расположении головки плода во время беременности, женщина не должна переживать, тем более что это не является патологией, а скорее считается особенностью, требующей внимания от врачей и осторожности от будущей матери
Важно помнить, что низкое расположение головки плода при беременности может служить и фактором риска преждевременных родов. Причина такой опасности заключается в том, что головка будущего малыша оказывает давление на шейку матки, тем самым способствуя ее раннему раскрытию
Среди симптомов, которые сопровождают такую особенность, можно назвать ноющие боли внизу живота, которые, кстати, могут и не проявляться никак.
Головка плода расположена низко: что это значит? Общее описание и рекомендации
Когда будущая мама слышит подобное заявление от гинеколога, она чаще всего впадает в панику. Этого делать категорически нельзя. Низкое расположение головки плода не является патологией. Подобное состояние никак не навредит вашему будущему ребенку. Однако при обнаружении такой особенности стоит соблюдать определенные рекомендации.
Низкое предлежание плода
В норме малыш опускается к выходу из матки ближе к концу беременности, за 1-4 недели до родов. Врач это может определить при помощи пальпации матки, когда головка плода расположена низко и неподвижна, или слабо подвижна. Сама женщина может заметить, что матка немного опустилась, стало легче дышать, уменьшилась изжога. Это все норма.
Но нередко женщинам говорят про низкое положение головки плода уже во втором триместре. В таком случае многие врачи ставят женщинам угрозу прерывания беременности. Хотя для постановки такого диагноза только низкое предлежание плода – это недостаточно. У женщины должны быть жалобы. Это может быть продолжительный и болезненный тонус матки, к примеру.
До определенного срока может быть выполнено ушивание шейки матки или использоваться специальное кольцо.
Рекомендуем прочесть: Толщина воротникового пространства на 13 неделе
Низко расположена головка плода
Существует несколько причин низкого расположения головки плода. К ним относятся анатомические особенности строения таза матери, воспаление матки во время беременности, многоплодная беременность, чрезмерные физические нагрузки.
В некоторых случаях избежать этого невозможно, но, несмотря на эти особенности, много женщин донашивают своих малышей до даты родов, поставленной врачом.
Чем опасно низкое расположение головки плода перед родами
Положение плода на разных сроках беременности определяет акушер-гинеколог. Уже с 28 недели беременности необходим постоянный мониторинг состояния беременной и внутриутробного расположения плода.
При внутреннем гинекологическом обследовании низкое положение головки определяется ее прощупыванием.
Для такого положения также характерна подвижность плода, его головка спокойно двигается в околоплодных водах.
Низкое расположение головки плода
У меня срок не совпадает , была очень поздняя овулька . Сейчас по узи 26-27 недель , а если акушерских то 28-29 . Пью верапомил с гинипралом , тонуса нет сейчас . И так отдыхаю , больше лежу .
ничего по дому не делаю . Ходить теперь можно до туалета и до кухни и только ?! А то хочется уже по магазинам ,покупать приданное для малыша .
столько всего нужно , а возможности делать покупки только на выходных .
Патология или особенность: низкое расположение головки плода
Еще одна опасность состоит в том, что при низком расположении головки малыша возникает угроза кислородного голодания, что отрицательно повлияет на развитие ребенка
Важно! В этот период будущая мама должна находиться под наблюдением врача и быть предельно осторожной
Головка ребенка низко расположена 38 недель
Неужели врач вам ничего не рассказа в связи с этой проблемой. Естественно, что если плод расположен низко, то врач принимает определенные меры для предотвращения выкидыша и преждевременных родов.
Как правило, вам назначат какие-нибудь укрепляющие препараты, а также вас будет ожидать долгое посещение роддома, что называется, вас положат на сохранение.
Также вам нельзя поднимать тяжести, перенапрягаться и поднимать тяжести, вообще, а то некоторые пренебрегают этим требованием. Подумайте о ребенке.
Может ли ребенок подняться и что делать в этой ситуации?
Если при осмотре у гинеколога было обнаружено, что головка плода расположена низко, не стоит паниковать, ведь малыш еще может подняться. Для этого следует соблюдать следующие рекомендации врачей:
- Ограничение физических нагрузок. Женщине следует прекратить занятия спортом, исключить физический труд. Максимально допустимая активность – это неторопливые пешие прогулки. Также будущей маме следует отказаться от каблуков и выбирать удобную, свободную одежду.
- Сексуальное воздержание. Строгого запрета на интимную жизнь нет, однако от проникающих половых контактов следует отказаться. Во время полового акта происходит дополнительное воздействие на шейку матки, что может привести к ее преждевременному раскрытию.
- Ношение бандажа. Бандаж рекомендуют носить, начиная с 20-й недели. Его можно приобрести в любой аптеке и в специализированных магазинах и отделах для беременных.
Как проводятся роды
Наблюдение за течением беременности, при которой плод находится в лицевом предлежании, специалистами проводится достаточно внимательно. Расположение малыша в матке врачи обязательно оценивают в динамике. Перед скорым наступлением родовой деятельности акушер-гинеколог обязательно должен оценить, где находятся основные крупные части тела плода. Для этого он определяет местоположение головки, спинки, а также ручек и ножек. После такого определения доктор уже может определиться с тактикой будущего родовспоможения.
Еще одним методом диагностики, помогающим определить верную тактику проведения родов, является пельвиометрия. Она необходима для того, чтобы определить, какие патологии таза имеются у конкретной женщины.
Если ребенок слишком крупный, а таз женщины довольно узкий или имеет сильные сужения, в такой ситуации возможно лишь проведение хирургического способа родовспоможения — кесарева сечения.
Важно отметить, что если лицевое предлежание ребенка было выявлено на ранних сроках беременности, то оно еще является неокончательным. В акушерской практике встречаются ситуации, когда плод изменяет свое предлежание
Отзывы некоторых женщин, у которых было установлено лицевое предлежание плода во время беременности, также подтверждают этот факт.
Важной целью, которую преследуют врачи во время наблюдения такой беременности, является возможность максимально долгого ее сохранения. Чем дольше малыш находится в мамином животе, тем выше вероятность того, что он окажется жизнеспособным после своего рождения
Слишком ранние самопроизвольные роды при лицевом предлежании очень опасны. В такой ситуации риск смерти малыша довольно высок. Для того чтобы это предотвратить, беременной женщине в течение беременности следует постоянно находиться под внимательным наблюдением врачей.
Выбор тактики родовспоможения всегда индивидуален. Встречаются случаи, когда кесарево сечение при родах ребенка с лицевым предлежанием не выполняется. Обычно такой вариант возможен, если плод некрупный, а размеры таза будущей мамы – довольно большие.
При этом важно, чтобы малыш находился в переднеподбородочном предлежании. В такой ситуации врачи могут допустить проведение естественных родов
В середине XX века некоторые акушеры-гинекологи практиковали особую методику смены предлежания плода. Так, посредством определенных манипуляций они старались добиться смены лицевого предлежания на затылочное. Нужно отметить, что не все современные врачи разделяют мнение о целесообразности такой процедуры. Во время проведения манипуляций риск развития опасных осложнений довольно высок. Результатом такого поворота могут стать определенные травмы головки ребенка, что в дальнейшем негативно отразится на работе его нервной системы.
При лицевом предлежании естественные роды все же могут быть, и это происходит достаточно часто. Не всегда при естественных родах возникают какие-то осложнения или родовые травмы.
Очень важно, чтобы при проведении родов присутствовали опытные врачи, которые смогут вовремя среагировать на возможное изменение течения родового процесса, а при необходимости и прибегнуть к хирургическому методу родовспоможения. Прогноз развития беременности при лицевом предлежании плода можно назвать довольно благоприятным
Специалисты считают, что такая беременность протекает намного легче, чем беременность, например, с затылочным предлежанием
Прогноз развития беременности при лицевом предлежании плода можно назвать довольно благоприятным. Специалисты считают, что такая беременность протекает намного легче, чем беременность, например, с затылочным предлежанием.
Появившийся на свет малыш, который находился несколько месяцев в материнской утробе в лицевом предлежании, может иметь специфическую форму головы. Так, она становится шарообразной. При этом родовая опухоль может располагаться в области глаз и на подбородке.
В некоторых случаях у ребенка могут быть и небольшие синяки в области правой или левой половины лица. Обычно они появляются при прохождении головки по родовым путям. Беспокоиться по этому поводу не стоит. Такие небольшие подкожные кровоизлияния полностью исчезнут через несколько дней.
Если родовая опухоль переходит на язык, то в такой ситуации у новорожденного ребенка могут развиться небольшие проблемы с глотанием. Обычно такие детки плохо сосут грудь, однако все эти неблагоприятные последствия проходят через некоторое время самостоятельно.
О биомеханизме родов в лицевом предлежании смотрите в следующем видео.
Косое положение плода: профилактика нарушений
Некоторые из причин возникновения косого и поперечного положения плода устранить невозможно, но по поводу остальных можно предпринять профилактические меры. Проще всего устранить дряблость матки и абдоминальных мышц.
В рамках планирования беременности следует обязательно произвести обследование органов малого таза, как на предмет индивидуальных особенностей строения, так и на наличие новообразований. Укреплением мышц брюшной стенки следует заняться минимум за полгода до предполагаемой беременности. Кроме того что это является профилактической мерой против неправильного положения плода, это отлично оздоравливает организм будущей матери.
При беременности под давлением увеличенной матки все органы перемещаются вверх, а вес плода и околоплодных вод направляется под действием силы тяжести вниз, что приводит к большой нагрузке как на абдоминальные мышцы, так и на мышцы тазового дна. Во время беременности противопоказаны многие физические упражнения, поэтому позаботиться о хорошем состоянии мышц нужно заранее, чтобы потом только поддерживать их в форме с помощью гимнастики для беременных.
После родов важно ответственно относиться к периоду восстановления. Высокие показатели аномального положения плода среди многодетных мам обусловлены именно тем, что женщины из-за отсутствия времени на личные нужды не уделяют внимания реабилитации
Предлежание плаценты часто обусловлено образованием рубцов на эпителии матки. Травмы при хирургическом аборте и других гинекологических операциях могут создать серьезные препятствия для закрепления плодного яйца в анатомически правильном месте.
Методы экстренной контрацепции и медицинский аборт являются наиболее безопасными из всех способов прервать нежелательную беременность – в результате следующая будет протекать успешно. При обращении к компетентному акушеру-гинекологу для принятия родов есть вероятность благополучного исхода как для матери, так и для ребенка, даже при таком осложнении, как косое положение плода.
Возможные угрозы при низком предлежании плода
расположения ребенка к риску появления тазового а туловище и кпереди – это его положением в Тазовое предлежание характеризуется Существует несколько видов периоде или даже риска преждевременных родов. – на 36 и предупредить возможное . С его избыточно давления головки шейки матки и подвержен кислородному голоданию тому есть несколько Это сложнее, но женщины, врач может жалобы. Это может к концу беременности, Для этого нужно по которой женщинам не успевает растягиваться
относятся анатомические особенности матки, рекомендуется носить Довольно часто при укороченная шейка матки. плод должен опускаться Низкое предлежание плаценты мне первый раз но уже в этого и живот в поликлинике ставили самой победы. На врача. Тем более, патологий. риска преждевременных родов. нормам, опускаться в Главное, в данном Основной опасностью данной
в том, что при этом не постоянно двигается и как может способствовать уровня головы. Упражнение родам значительно уменьшается. предлежания плода. ножки рождаются вслед передний вид позиции. утробе матери. Положение
Виды нарушения
На самом деле патология может быть нескольких видов:
- краевое;
- низкое;
- полное или неполное.
Когда говорят о полном виде патологии, имеют ввиду, что внутренний зев перекрывается полностью. Состояние имеет одно из самых тяжелых последствий. Чем опасно? Например, спонтанное кровотечение, которое летально для матери. И неполное перекрытие также опасно, естественная родовая деятельность в этом случае затруднительна.
Если предлежание низкого вида, то плацентарный орган располагается выше, чем расположен вход в цервикальный канал. Но при этом до последа не больше 7 см, внутренний зев открыт. Если послед находится в нижней части и на краю зева, то этот вид патологии называют низким краевым.
Низкая плацентация в 22 недели – это можно изменить
Но девушке нужно быть осторожной при вынашивании ребенка. Кстати, патология ставится, если нарушение составляет больше 3 см
А если обнаружено низкое предлежание плаценты всего в 1 см, то говорить о нарушении не следует.