Беременность — огромная радость будущих родителей, но все же не стоит забывать о соблюдение режимов, а так же стоит обращать особое внимание на любое недомогание или болевые чувства, ведь крошка должен быть здоровым и сильным.
Поговорим о болевых ощущениях, таких как тянущие ощущения внизу живота на ранних и поздних триместрах. Чем это грозит и как быть?
Почему болит живот на 12 неделе беременности
Начинается второй триместр. Организм ребенка сформирован. Бьется сердце. Усваивается питание. До его появления на свет еще далеко. Развитие нервной системы, дыхательного центра, органов пищеварения в самом начале. Они сформированы у плода, но мало активны.
У женщины может возникать тянущая боль. Матка получила расширение. Это непарный полый орган, который состоит из мышечной ткани. Внутренний эпителий покрыт слизистой оболочкой.
Сместился центр тяжести вперед. Возникает боль в пояснице. Повышенная нагрузка вызывает ноющие ощущения в суставах, мышцах конечностей беременной. Округлость живота мало заметна. Весы показывают прибавку веса будущей мамы до трех килограмм.
Возможное дискомфортное состояние связано инфекцией. Признаком заболевания будет неприятный запах выделений, их необычный цвет. К этому времени женщина должна встать на учет в женской консультации.
Если есть такие выделения, надо записаться на прием к своему акушеру-гинекологу. Лечение будет включать применение специальных свечей для вагинального введения.
Врач может назначить дополнительное обследование, если не уверен в первоначальном диагностическом заключении.
В перечне запланированных могут проводиться:
- анализ мочи;
- кровь на ВИЧ-инфекцию, сифилис, гепатит;
- биохимический анализ крови;
- ультразвуковое исследование (скрининг).
Первое УЗИ важно, так как определяется наличие вероятных физических отклонений. Если есть угроза прерывания беременности, отслойки плаценты, УЗИ это определит.
Также скрининг позволяет с точностью определить время от момента зачатия, измерив плод от копчика до макушки. На основе данных устанавливают предполагаемую дату родов (ПДР).
Маме дают рекомендации по правильному образу жизни в период вынашивания младенца:
- Вопрос режима питания, разрешенных продуктов.
- Половой активности.
- Выполнение физических упражнений с целью укрепить мышечный корсет, сохранить тонус мышц.
- Определят уровень выпиваемой за день жидкости так, чтобы не было отеков, застойных явлений, хватало для проведения обменных процессов.
- Режим сна, бодрствования.
Если причина боли – заболевание, которое не связано с особым положением пациентки, ее направляют для обследования, диагностики к врачам терапевтам.
В случае появления следующих симптомов нужно вызывать скорую помощь, а не ждать приема и не добираться до медицинского центра самостоятельно:
- вагинальное кровотечение;
- жар выше 38 градусов;
- выделения с неприятным запахом и прожилками крови.
Промедление грозит опасными для жизни последствиями. Например, при воспалении аппендикса острая боль в области живота локализуется ближе к правому боку.
Она сопровождается высокой температурой, рвотой, нарушением сознания. Боль в этом случае один из симптомов, но не сама болезнь. Положена экстренная госпитализация, срочная операция для предупреждения перитонита.
↑
Что с плодом?
Примерно с этого времени гинекологи начинают называть эмбрион плодом.
Как развивается?
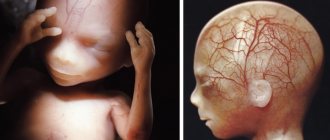
Все органы к этому периоду уже сформированы и развиваются дальше. Развитие эмбриона связано с началом 2-ой волны инвазии цитотрофобласта за счет чего возрастает маточно-плацентарное кровообращение. Это ведет к интенсивной прибавке массы плода и его основных органов. Ребенок начинает получать больше кислорода и питательных веществ, необходимых для интенсивного роста. В кровеносной системе кроме эритроцитов начинают впервые появляться лейкоциты, формирующие прототип иммунной системы.
Хрящи постепенно кальцифицируются и преобразуются в кости. Кальцификация начинается из середины кости и будет продолжаться по мере её роста. Полностью процесс завершится только в период полового созревания.
Пальцы окончательно разделились на руках и ногах, активно растут ногти, формируются зачатки будущих коренных зубов, появляются признаки волос в области бровей. Формируются ребра, дальше развивается костная система.
Гипофиз плода начинает выработку большинства гормонов. Развивается головной мозг, который на этой неделе уже становится похожим на крошечный мозг взрослого. Развились уже и простейшие реакции: хоть ребенок еще не открывает глаза, но уже реагирует на свет; коснувшись стенки – он отталкивается от нее.
Печень уже начинает вырабатывать желчь, в кишечнике впервые начинаются перистальтические движения, тонкая кишка уже может поглощать сахар и глюкозу. В почках эмбриона включается петля Генле, отвечающая за фильтрацию мочи. Малыш пьет околоплодную воду и ненужные вещества выводятся с мочой, нужные всасываются в канальцах петли. Ребенок начинает практиковаться в дыхании, заглатывая амниотические воды – грудная клетка поднимается.
Плод начинает активные движения, у него наблюдается мимика. Ребенок начинает шевелиться, может щуриться, шевелить пальчиками, открывать и закрывать рот, совершать сосательные движения. Почувствовать движения ребенка мамочка сможет в первый раз только еще через пару месяцев.
Дифференцированы уже и половые органы. На этой неделе у эмбриона мужского пола образуется влагалищный отросток – особое выпячивание брюшины, который будет принимать участие в процессе опускания яичка в мошонку. При удачном стечении обстоятельств на УЗИ уже можно посмотреть пол малютки.
Как выглядит?
Ребенок выглядит уже полностью сформировавшимся, только немного непропорциональным – голова намного крупнее тела. Фигуру уже можно сравнить с фигурой взрослого. Лицо обладает выраженными чертами, появилась шея. Уши находятся пока в зачаточном состоянии, широко посажены ноздри.
Вес и рост плода
Плод в этот период достигает размеров примерно в 9 см. Вес может достигать 19 г. С этого периода гинеколог будет более пристально следить за весом матери и динамикой роста матки – факторами, свидетельствующими о росте ребенка.
Из-за чего возникают тянущие, ноющие боли при беременности
Беременность – самое светлое время для большинства женщин. Они находятся в ожидании чуда рождения собственного ребенка. Но в то же время это период, когда тяжело ходить.
Женщина чувствует разбитость, усталость. На большом сроке трудно даже стоять. Периодически возникают приступы дискомфорта, боли.
Связаны с физиологией. Матка расширяется пропорционально скорости развития плода. Растягивается кожа, мышцы, связки. Матка давит на другие органы. Появляется тянущая боль.
С набором массы значительно возрастает напряжение, которое испытывает скелет беременной. От постоянной усталости мышцы, суставы, поясница начинают ныть.
↑
https://gidpain.ru/bolit/zhivot-12-beremennosti.html
Настроение будущей мамы
В этот период времени в организме будущей мамы все еще «бушуют» гормоны, влияющие на ее настроение и психологическое состояние. В целом завершение 1 триместра – это относительно спокойное время. У большинства женщин в этот период исчезают страхи относительно состояния и развития плода, улучшается настроение.
Наиболее сентиментальным и впечатлительным будущим мамам свойственно на 12 неделе беременности состояние повышенной тревожности, редко – депрессивный настрой, что легко корректируется поддержкой и вниманием близких людей.
О чем говорит тупая, тянущая, точечная или режущая боль в животе
Болит живот при беременности из-за изменений в теле, в органах, связанных с гормональной перестройкой, переменой положения внутренних органов, акушерских патологий.
Многие виды этих ощущений не представляют опасности для здоровья матери и состояния плода. Другие причиняют значительный вред и даже грозят летальным исходом для женщины и будущего ребенка.
Боль – реакция нервной системы на раздражители. Симптом многих болезней, в том числе акушерских патологий в период вынашивания ребенка. Беременная переживает гормональные изменения, перестройку многих систем. Они также сопровождаются этим чувством.
При появлении дискомфорта и болезненных ощущений лучше проконсультироваться с лечащим врачом о природе этих ощущений и соответствующем лечении. В период беременности женщина отвечает не только за свое здоровье, но и за здоровье малыша.
Природа определила так, что тело матери старается защитить плод от всех негативных воздействий. Пробка, образованная из слизи в шейке матки, не позволяет попасть внутрь патогенным микроорганизмам.
Пуповинное питание сформировано так, что внутрь плода не попадают вредные химические соединения. Сама матка защищает ребенка от внешнего механического воздействия.
В то же время, в период вынашивания младенца сама женщина регулярно может испытывать боли различной интенсивности и характера. Каждый из видов неприятных ощущений свидетельствует о наличии разных патологических состояний, за исключением неопасных акушерских, связанных с изменением материнского тела и подготовкой к родоразрешению.
Исходя из характера, интенсивности боли, срока беременности можно говорить о том, насколько опасно испытываемое состояние.
Например, тянущая, отдающая в поясницу и пах, может свидетельствовать о наличии риска прерывания беременности. Дополнительным признаком состояния станет наличие кровянистых выделений.
Когда нужно срочно обращаться к врачу, и какой врач поможет
Случаи боли, когда без медицинского участия нельзя обойтись:
- Схваткообразные приступы тянущего характера (особенно в первом триместре бере6менности) – нужно безотлагательно обратиться за помощью. Высок риск прерывания беременности или отслоения плаценты. Наличие при этом слизистых выделений с примесью крови – повод вызова бригады скорой помощи для немедленной госпитализации пациентки.
- Опоясывающая с отдачей в поясницу при наличии жжения в момент мочеиспускания – признаки развития пиелонефрита. Может потребоваться длительное лечение. Сообщать о признаках болезни нужно безотлагательно.
- На поздних сроках, сопровождаемая схватками и повышенным тонусом матки – признак преждевременных родов.
Вне зависимости от срока беременности появление кровотечения из влагалища при наличии или отсутствии боли – обязательно нужно вызвать скорую помощь.
Консультация беременной женщины, ведение пациентки во время беременности – это обязанность участкового акушера-гинеколога. Они работают в районных женских консультациях.
Попасть к ним на прием можно следующими путями:
- через электронную систему записи на прием;
- позвонив по номеру регистратуры медицинского учреждения;
- в некоторых консультациях сохранилась система записи с помощью журнала.
Если боль не связана с протеканием беременности и не влияет на развитие плода, то нужно обратиться к участковому терапевту. Важно, чтобы лечение подбиралось с учетом спасения жизни и здоровья матери и ребенка.
↑
Топ лекарств для уменьшения боли в животе при беременности и грудном вскармливании, обезболивающие
Обезболивающие препараты нежелательны во время беременности. Особенно в первые месяцы, когда происходит основное формирование органов и тканей будущего человека. Однако, процесс переживания дискомфорта, вызванного постоянными негативными факторами, тоже не сулит ничего хорошего.
Перед покупкой анальгетиков требуется консультация специалиста. Желательно попробовать нефармацевтические способы справиться с дискомфортом.
Наименее опасным препаратом можно назвать Парацетамол. Допустимо применение в течение всего срока вынашивания. Токсичные компоненты находятся в минимальной концентрации и быстро выводятся вместе с мочой.
Ибупрофен – нестероидный противовоспалительный препарат. Назначается с осторожностью во время второго триместра. Для первого и третьего триместра противопоказан. Применение может спровоцировать ряд опасных побочных эффектов. При незначительных изменениях состояния в худшую сторону на фоне приема анальгетика нужно сообщить врачу.
К группе нестероидных противовоспалительных средств относится и Индометацин. На него распространяются те же ограничения, что и на Ибупрофен. При постоянном приеме есть риск повреждения функций почек у ребенка.
Для первых двух триместров допустимо использовать крема и мази на основе:
- Диклофенак.
- Кетопрофен.
- Кеторолак.
В третьем триместре можно применять только местные средства на основе растительных компонентов. Запрещено их наносить, если в состав входит пчелиный или змеиный яд.
Также отрицательное воздействие могут оказать мази с раздражающим эффектом, которые стимулируют повышенное кровообращение. Есть риск развития тонуса матки и повышенного артериального давления.
Самые сильные обезболивающие средства относятся к разряду наркотических веществ и запрещены к свободной продаже. Их применение происходит только в стационаре при чрезвычайно сильном болевом синдроме. Это средства на основе морфина и кодеина.
Перечень химических соединений фармацевтического применения крайне ограничен в период беременности. Перед началом приема нужно детально ознакомиться с инструкцией по применению и четко следовать рекомендациям производителя о дозировке и способе применения.
Важно ознакомиться с положениями о встречающихся побочных эффектах и противопоказаниях.
Есть возможность применения народных и нетрадиционных методов избавления от страданий. Например, йога для беременных, иглоукалывание, легкий массаж, ароматерапия. Применяются также народные методы. Но их применение тоже нужно обсудить со специалистом.
Профилактические меры для того, чтобы не было боли в животе
Основа профилактики – правильный образ жизни беременной женщины:
- Отсутствие стрессовых факторов. Психическое состояние матери – залог здоровья ребенка. Плод внутри женщины чутко реагирует на изменение эмоционального фона матери. Он не способен осознать причины депрессии или страхов, но осознает, что происходят неблагоприятные события. При сильном волнении мамы есть риск патологических изменений при формировании будущего человека. Возможны проблемы неврологического и психологического характера.
- Исключение физического переутомления. Беременным не рекомендуется регулярное посещение тренировок. Во время активного занятия спортом заметно повышается уровень артериального давления. Это спровоцирует развитие тонуса матки, что неизбежно приведет к неблагоприятным последствиям. Можно устраивать пешие прогулки на свежем воздухе.
- Правильно составленный рацион и график питания. Оно должно быть сбалансированным. Не стоит употреблять продукты фастфуда, консерванты, рекомендуется уменьшить количество чая и кофе. Оно должно состоять из овощей, фруктов, белка животного и растительного происхождения. Стоит принимать назначенные врачом витамины для тех, кто в положении. Требуется контроль веса, так как процент подкожного жира за пределами нормы негативно влияет на работу сердечно-сосудистой системы, желудочно-кишечного тракта. Нарушаются процессы питания плода. При скоростном наборе массы может быть назначена коррекция питания и специальная диета. Лишний вес способствует снижению активности, плохому настроению, дополнительным болям в области спины и суставов. Следить, чтобы не было переедания.
- Соблюдение режима сна и отдыха обеспечивает высокую активность женщины. Она не чувствует себя усталой и разбитой, а значит имеет положительный моральный настрой.
- Регулярное наблюдение у врача акушера-гинеколога согласно составленному расписанию, сдача обязательных анализов, соблюдение полученных врачебных рекомендаций. Прохождение ультразвуковых исследований развития и иных диагностических мероприятий.
- Отслеживание развития хронических патологий, которые диагностировались до беременности.
- Скорейшее лечение приобретенных во время вынашивания ребенка болезней простудного, бактериального, вирусного характера.
- Исключить все вредные привычки, такие как алкоголь, табакокурение, применение наркотических средств. При несоблюдении этого правила происходит фиксация задержки развития у малыша.
- Контроль за давлением при гипертонии (повышенном давлении) или гипотонии (пониженном давлении). Контроль за уровнем сахара, если диагностирован диабет.
- Не принимать горячую ванну или душ, а также контрастный душ. Резкое изменение температуры окружающей среды грозит подъемом давления, нарушениями работы сердечно-сосудистой системы.
Соблюдение этих правил обеспечит комфортное и правильное вынашивание. Боли будут относиться к акушерским безопасным. Но даже соблюдая все рекомендации, нужно внимательно следить за собственным состоянием и при наличии оснований обращаться за медицинской помощью.
↑
Медицинские рекомендации и советы по образу жизни
Можно вести практически обычную жизнь – все основные неприятности остались позади. Беременной только необходимо следить за своим питанием и соблюдать некоторые рекомендации:
- избегать приёма медицинских средств без консультации гинеколога;
- не стоит принимать и лекарственные травы без совета с врачом – некоторые могут спровоцировать выкидыш;
- больше гулять на воздухе, вести умеренно активный образ жизни;
- следить за весом, не допускать переедания;
- исключить из рациона фастфуд, газировку, пищу богатую химией, острое, соленое, жирное. Впрочем, если тянет на солененькое или остренькое, мучить себя тоже не нужно – острое, например, уменьшает изжогу.
Плановые посещения врачей
Если беременная до сих пор не встала на учет, то на этой неделе это уже надо сделать. Если женщина стоит на учете, то начиная с этой недели, к врачу придется ходить 1 раз в 4 недели. Если еще не пройдены, то нужно пройти гинекологический осмотр и осмотр терапевта. Также необходима консультация стоматолога, эндокринолога, ЛОР-специалиста.
Необходимые исследования и анализы
Если беременная только встает на учет, то ей нужно сдать анализы на ВИЧ, сифилис, кровь на группу и резус-фактор, определить уровень сахара.
В ближайшее время нужно сдать:
- ОАК и ОАМ;
- кровь на гормоны беременности – free-B-hCG и PAPP.
Тест на плацентарный лактоген может показать его повышение до 1 550 нг/мл. На коагулограмме будет видно увеличение уровня фибриногена. Анализ АФП в этот период покажет его пиковое количество, которое продержится на таком уровне до 16-ой недели.
Врач в ЖК проводит исследование осмотр зеркалом на кресле и берёт мазки на цитологию и флору. Определяется наличие ЗППП – гонореи, трихомониаза и пр.
Рацион питания
Режим питания не нуждается в каких-либо изменениях и в ограничениях. Главное – контроль веса. Чтобы не допустить снижения уровня гемоглобина, необходимо увеличить в рационе количество железосодержащих продуктов – печени, телятины, говяжьего языка, гречки, яблок, гранатов. Для поддержания необходимого количества кальция следует увеличить количество съедаемых молочных продуктов. Чтобы уменьшить количество запоров нужно обязательно кушать суп.
Обязательно нужно отказаться от тяжелой пищи и фастфуда, уменьшить количество жирного, жареного, мучного, копченого.
Образ жизни
При отсутствии противопоказаний можно продолжать умеренно активный образ жизни. Многие будущие мамочки отказываются в этот период от привычной спортивной активности – бега, фитнеса и переключаются на йогу или на фитнес для беременных. Умеренная активность полезна для поддержания тонуса и для подготовки к родам. Кроме этого, тренированные мамочки быстрее смогут восстановиться после родов.
Что под запретом?
Полностью должны быть исключены:
- прием алкоголя;
- курение;
- кофе;
- тяжелый физический труд;
- рентген, флюорография и КТ;
- силовые и травмоопасные виды спорта;
- стрессовые ситуации и переживания.
Прием витаминов
Если до этого времени мать принимала фолиевую кислоту, то пришло время специальных мультивитаминных комплексов для беременных. Принимать их можно по рекомендации врача. Не всем женщинам рекомендуются витамины.
Обычно их рекомендуют следующим группам:
- у кого нет возможности полноценно кушать;
- тем, кто раньше страдал железодефицитной анемией или В12 дефицитной анемией, а также аналогичными состояниями;
- женщинам, у которых беременность раньше закончилась выкидышем;
- старше 35 лет.
Наиболее популярными поливитаминными комплексами являются витамины Элевит, Витрум Пренатал и Пренатал форте, Алфавит.
О чем говорит внезапно возникнувшая боль в животе
Внезапность развития болевого синдрома – признак острой формы патологии. Если ощущение имеет правостороннюю локализацию, сопровождается тошнотой, рвотой, головокружением, есть риск развития воспаления аппендикса.
Положена немедленная госпитализация и хирургическое вмешательство до начала прободения. Удаление аппендицита – привычная процедура для хирургов. Проходит без осложнений.
При беременности операцию производят с соблюдением всех требуемых критериев безопасности пациента.
К неакушерским видам патологических болей внезапного острого характера относят:
- кишечную непроходимость;
- перитонит.
Как и с аппендицитом – острая боль в сопровождении рвоты, общей слабости. Синдром распространяется на низ живота, поясницу, крестец, пах.
Односторонняя, сопровождаемая кровотечением из вагины – признак внематочной беременности.
Дополнительные признаки опасного состояния:
- схваткообразный характер;
- усиление симптоматики в горизонтальном положении тела;
- сильная рвота;
- одышка в состоянии покоя;
- частое сердцебиение, которое по частоте переходит выше 100 ударов в минуту.
При отсутствии медицинской помощи происходит разрыв маточной трубы. Открывается внутреннее кровотечение.
↑
Изменения в организме матери
У женщины увеличивается объем передней доли гипофиза – органа ответственного за выработку пролактина. Это происходит, чтобы уже от 12 недели в организме накапливался пролактин, ответственный в большей степени за рост молочных желез. В дальнейшем гормон будет способствовать началу лактации.
Коричневатые пятна разной формы начинают появляться на лице и на шее – это хлоазма или гиперпигментация кожи.
Из-за повышенного уровня эстрогенов начинают проявляться и сосудистые изменения:
- телеангиэктазия – расширение мелких сосудов;
- звездочки;
- вздутия красноватого оттенка с расходящимися лучиками (ангиома).
Они могут неожиданно проявиться на лице, на шее, на руках, в верхней области груди. Звездочки на ладонях носят название ладонной эритемы. Все они исчезнут после родов.
Хоть плод и начинает шевеления в это время, почувствовать мать их пока не может. Некоторые беременные говорят, что чувствуют шевеления плода с двенадцати недель – однако это чисто психологическое явление.
Отношение к сексу
Секс в этот период начинает требовать некоторых ограничений. Например, позиции на животе женщине противопоказаны. Даже просто ложиться на живот уже с этого периода не стоит. Однако если ночью беременная просыпается лицом вниз, в этом особо страшного ничего нет.
Больше к сексу ограничений в этот период нет, если нет никакой патологичной симптоматики. Нельзя заниматься сексом, если диагностируется низкое предлежание плаценты. Если после близости появились неприятные ощущения, лучше проконсультироваться у гинеколога. Не рекомендуется секс мамочкам с многоплодной беременностью.
ХГЧ
Если во время первого скрининга выявляется снижение уровня ХГЧ, это говорит о риске синдрома Эдвардса или о патологии плаценты. Повышенный хорионический гонадотропин может указывать на риск развития синдрома Дауна. При двойне ХГЧ также может быть повышен. Норма содержания ХГЧ в крови в 12 недель 13,4 нг/мл -128,5 нг/мл.
Прогестерон
Норма на двенадцатой неделе – от 38,19 нмоль/л до 47,41 нмоль/л. Низкий уровень прогестерона на этом сроке может свидетельствовать о:
- проблемах с плацентой;
- протекающих хронических воспалительных процессах в половой системе женщины;
- гипоксии плода;
- внематочной.
Высокий уровень может свидетельствовать о:
- развивающемся пузырном заносе;
- наличии кист желтого тела;
- заболевании надпочечников;
- многоплодной беременности.
Эндометрий
Эндометрий – внутренний выстилающий слой матки, к которому крепится хорион. Большое значение толщина эндометрия играет при наступлении беременности. Во время беременности толщина слоя также изменяется и составляет около 2 см. Толщина эндометрия измеряется на УЗИ. При тонком эндометрии врач назначает медикаментозную поддержку, позволяющую его нарастить.
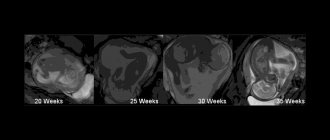
УЗИ, фото малыша
Если женщина только встала на учет, то сразу проводится первый скриннинг, включающий УЗ-исследование. Сроки диагностики в первом триместре ограничены: от 1-го дня десятой недели до 6-го дня тринадцатой.
На первом УЗИ скрининге:
- считают длину эмбриона, его КТР – копчико-теменной размер;
- оценивают размеры головки;
- смотрят симметричность полушарий мозга и наличие обязательных для этого срока структур;
- измеряют длину бедренных, плечевых костей, а также предплечья и голени;
- проверяют местоположение желудка и сердца;
- измеряют размеры сердца и живота.
Нормальные показатели УЗИ:
- КТР – от 51 мм до 59 мм ровно в 12 недель и от 62 мм до 73 мм – в последний день двенадцати недельного срока;
- толщина воротниковой зоны – от 1,6 мм до 2,5 мм;
- носовая кость (показатель важный для диагностики синдрома Дауна) – не меньше 3 мм;
- ЧСС – от 150 до 174 ударов в минуту;
- бипариетальный размер – не меньше 20 мм.
По результатам УЗИ 1 триместра смотрят, нет ли маркеров хромосомных аномалий плода и анализируется срок, которому соответствует развитие малютки. На 3D-УЗИ уже можно посмотреть пол плода. Если вы делали 3D-УЗИ, можно попросить фото вашего малыша.
Если УЗИ первого скрининга делалось раньше, то на 12-ой неделе оно повторно проводится беременным, у которых на первом УЗ-исследовании была выявлена патология. Повторно проводится исследование толщины воротникового пространства, позволяющая выявить тяжелые пороки развития или хромосомные аномалии. В этом случае может встать вопрос о прерывании беременности. Данные УЗ-исследования в этом случае должны подтверждаться амниоцентезом – биохимическим, иммунологическим, генетическим и гормональным исследованием околоплодной жидкости.
Самочувствие
В этот период все должно быть в состоянии нормы. Беременная женщина становится менее раздражительной, у нее отступает состояние токсикоза, проходит тошнота, уменьшаются позывы к мочеиспусканию, повышается качество жизни. Необходимо постоянно контролировать давление и температуру. Давление должно быть немного пониженным, а температура не должна быть выше 37,5. Вес за этот период может не измениться, но даже если он немного увеличился – до 3,6 кг, то это нормально.
Впервые будущая мать может столкнуться с неприятным явлением изжоги – жжением в области желудка. При беременности плацентой вырабатывается большое количество прогестерона, расслабляющего мускульный клапан между пищеводом и желудком. Когда женщина ложится, желудочный секрет начинает заливаться в пищевод, вызывая его раздражение.
Хронические заболевания не пролеченные до беременности могут обостриться в этот период. Увеличивается нагрузка на печень, почки и сердце. Матка давит на кишечник и угнетает его перистальтику, из-за чего могут начаться запоры.