Высокая температура при грудном вскармливании застает врасплох почти каждую маму, ведь нужно сразу же принимать меры для лечения и решать вопрос с кормлением малыша. Из-за сниженного иммунитета организм кормящей мамы достаточно уязвим, а причин повышения температуры может быть несколько.
Причины повышения температуры при грудном вскармливании могут быть различны, но прерывание кормления при лечении потребуется только в исключительных случаях.
Причины
Все причины, способные вызвать повышение температуры у кормящей грудью женщины, можно выделить в три отдельных группы:
Установить причину очень важно, поскольку тактика в разных случаях будет отличаться. Повышение температуры в первые недели послеродового периода может быть вызвано возникновением воспалительных заболеваний, например, мастита, воспаления швов, эндометрита и других.
Когда необходимо обратиться к врачу?
Если женщина отметила у себя хоть один из перечисленных патологических симптомов, описанных выше, то ей как можно скорее требуется помощь специалиста, самолечение здесь не допустимо. Если температура у женщины после родов держится больше 2-3 суток, при этом других симптомов не выявлено, возможно имеет дело другие хронические заболевания. В таком случае, также необходимо навестить врача, который поставит правильный диагноз и определит причины температуры. Молодой маме необходимо всегда быть здоровой и полон сил, так как от нее зависит здоровье ребенка.
Таким образом, повышение или понижение температуры тела не должно быть не замеченным, поскольку послеродовой период считается довольно опасным для женщины, во время которого может произойти не мало серьезных заболеваний. Поэтому рекомендуется беречься и относиться к себе очень внимательно.
Как измерить температуру?
Если кормящая мамочка измерит температуру во время кормления либо немедленно после него (а также после сцеживания) под мышкой, то показатели 37,1-37,3 градусов или чуть выше будут считаться нормальными. Это связано с образованием молока в глубине грудных желез, а также выделением тепла мышечными клетками груди в момент кормления. Именно потому измерять температуру в области подмышечной впадины советуют примерно через полчаса после кормления либо сцеживания. Также перед измерением важно вытереть пот, так как у воды есть свойство поглощать тепло и наличие пота в подмышечной впадине может сделать результат недостоверным.
Причины низкой температуры тела после родов
Понижение температуры после родов возникает редко, но не меньше волнует мамочек. Примерно у 6-8% рожениц температура на 6 день после родов падает до 35.5°С из-за анемии или послеродового тиреоидита (нарушение функции гипофиза), который обеспечивает гормонами щитовидную железу.
Редко тиреоидит перерастает в гипотериоз. Не лишним будет сдать общий анализ крови и анализ крови на гормоны щитовидной железы, а именно ТТГ. Если анализы крови будут в норме, скорее всего снижение температуры тела связано с временном физиологическом состоянии женщины, лечение в данном случае не требуется.
Когда кормить грудью можно?
Когда причиной повышенной температуры стала вирусная инфекция, кормление можно не прекращать. Во-первых, мама стала носителем вируса еще до внешних проявлений заражения, поэтому вирус уже мог попасть в организм крохи. Во-вторых, после попадания вируса в мамин организм началась выработка антител, которые будут поступать к младенцу именно с грудным молоком. Это способно предотвратить заболевание у крохи либо сделать его протекание более легким. К тому же, решение прекратить кормить грудью из-за повышенной температуры может навредить женской груди, вызвав застой и мастит.
Когда нельзя?
Противопоказания к продолжению грудного вскармливания могут быть связаны с:
Назначение антибиотиков не всегда является причиной прекратить кормить малютку грудью, но случается, что маме приходится принимать именно те виды антибиотиков, которые способны повредить организму малыша. В таком случае женщине рекомендуют временно отказаться от грудного вскармливания.
Если у женщины мастит, вопрос о продолжении кормлений грудью должен решаться индивидуально. Мастит не является абсолютным противопоказанием, однако чаще всего к его возникновению ведет инфицирование золотистым стафилококком, и есть большой риск заражения малыша этим микроорганизмом.
В случае, когда у мамы обострилось имеющееся хроническое заболевание, например, гайморит, пиелонефрит или бронхит, противопоказаний к продолжению грудного вскармливания зачастую нет. Среди всех инфекций, которые протекают у взрослых в хронической форме, препятствием для кормления грудью могут выступать только сифилис, туберкулез в активной форме, вирусные гепатиты С и В, а также ВИЧ.
Советы
Кормящей маме с лихорадкой следует обратиться к специалисту, чтобы точно определить причину повышенной температуры. К тому же, доктор порекомендует совместимое с кормлениями грудью лечение. Если после родов еще не прошло шесть недель, следует обратиться к акушеру-гинекологу. В случае появления симптомов кишечной инфекции или простуды нужно вызвать на дом терапевта.
При острой вирусной инфекции маме следует постараться защитить младенца от воздушно-капельного инфицирования. Рекомендуется изолировать кроху от мамы хотя бы на время сна, а также часто проветривать комнату. При кормлении малютки или осуществлении ухода за младенцем болеющей маме следует надевать одноразовую или марлевую (4-слойную) повязку, которая должна меняться через каждые два-три часа.
Причины данного недуга
Прежде чем начинать сбивать температуру при грудном вскармливании, узнайте причину такого состояния.
В большинстве случаев это вызвано ОРВИ, однако у кормящей женщины в послеродовой период к этому могут привести иные причины:
Прежде чем искать у себя признаки перечисленных заболеваний, убедитесь, что вы знаете, как правильно мерить температуру тела. Так в подмышечной впадине у кормящей женщины она всегда будет немного выше 37, поэтому лучше измерять ее в локтевом сгибе или паху.
Можно ли кормить ребенка?
Сама по себе температура до 38-38,5 при грудном вскармливании не является причиной перехода на смесь. Совсем наоборот – врачи утверждают, что кормить ребенка даже полезно, особенно если причина температуры – ОРВИ.
Современные врачи утверждают: кормить грудью при температуре можно и даже нужно
Это объясняется тем, что такой период характеризуется выработкой антител, которые попадают к ребенку с грудным молоком, после чего улучшают его иммунитет.
Поэтому кормление помогает малышу в дальнейшем бороться с вирусными заболеваниями. Также совершенно необходимо прикладывать младенца к груди, если у мамы начался лактостаз – кроха опустошит грудь и таким образом поможет избежать серьезных осложнений.
Однако иногда от кормления грудью придется отказаться. Если температура у молодой мамы сопровождается следующими факторами, кормить грудью категорически нельзя:
Опасности игнорирования данной проблемы
Нельзя игнорировать симптомы, это может быть сигналом о серьезном заболевании
Высокая температура тела – это всегда повод обратить внимание на свое здоровье. Потеря грудного вскармливания – самое меньшее, что может случиться, если отсутствует необходимое лечение. Особо тяжелые случаи могут спровоцировать следующие последствия:
Все эти болезни обязательно сопровождаются жаром и лихорадкой, поэтому если вы знаете, как мерить температуру после родов, но уверены, что она действительно повышена, не игнорируйте этот симптом. Обязательно отслеживайте все изменения вашего состояния, а при малейших подозрениях на серьезное заболевание обращайтесь к врачу.
Народные способы борьбы
Сбить температуру можно народными методами, например — с помощью уксуса
Если вы уверены, что консультация врача вам не требуется, никакие опасные симптомы ваше состояние не сопровождают, то можно попробовать снизить жар самостоятельно. Задумываясь о том, что можно принять от температуры при грудном вскармливании, многие женщины склоняются к лечению народными способами. Этих методов не так уж много – питье с добавлением жаропонижающих компонентов или обтирания.
Если народные рецепты не помогают, то задать вопрос, как сбить температуру маме при грудном вскармливании, нужно доктору. Он посоветует безопасные медикаментозные препараты.
О чем говорит повышенная температура в период лактации?
Повышенная температура в период кормления может иметь характер:
- Физиологичный.
- Патологический.
Физиологичный процесс связан с выработкой грудными железами молока.
Патологической медики считают температуру выше 37.6°С, которая держится длительно и сопровождается другими симптомами недомогания.
Самый частый признак лихорадки сразу после рождения малыша – это осложнения в родах:
- расхождение швов после кесарева сечения или эпизиотомии;
- эндометрит;
- послеродовой тромбофлебит;
- застой молока (лактостаз) в грудных железах.
Послеродовый период считается критичным, ведь женщина проходит тяжелый путь, который чреват массой осложнений. Открытые родовые пути, разрывы, гормональная встряска — вот перечень далеко не всех опасных состояний. Любое из них дает инфекции возможность легко проникнуть в организм роженицы, поэтому температура у кормящей женщины один из важных маркеров ее состояния здоровья.
Роды нередко начинают череду различных воспалений: эндометрит, мастит. К этому списку можно отнести и послеродовый тромбофлебит
— воспаление венозной стенки, в результате которого внутри сосуда образуются тромбы. Это очень грозное послеродовое осложнение, маркером которого является температура и соответствующие симптомы.
Через некоторое время после родов причиной лихорадки могут стать:
- мастит;
- пиелонефрит;
- простудные заболевания. Узнай, что делать кормящей маме при простуде.
Лихорадка часто сопутствует кашлю, насморку и болью в горле. Простуда — самая частая причина высокой температуры.
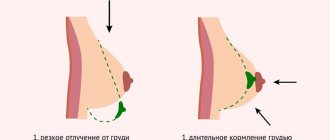
За ней следует – застой молока в груди (лактостаз). Лактостаз отличается от мастита отсутствием отека и гиперемии молочной железы. После восстановления оттока, лихорадка и боль исчезают без лечения. Лактостаз -явление частое и без лечения может привести к более грозному осложнению – маститу. Температура в этом случае повышается сильно (до 38°С и выше) и облегчения от сцеживания молока не наступает.
Основной симптом мастита – наличие болезненного уплотнения в груди и покраснение кожи над ним, которое сопровождается повышением температуры до 38 °C. Если сделать анализ крови, то будет повышено СОЭ, увеличены лейкоциты. Отмечается выраженная интоксикация с недомоганием и головной болью. Без лечения развивается гнойный мастит.
Нормальная температура при грудном вскармливании
С первым притоком переходного молока (на 3-4-й день после родов) эндокринная система перестраивается на новый режим. Теперь ресурсы организма направлены на обеспечение лактации и восстановление после родов. Из-за повышенной нагрузки иммунная система реагирует субфебрилитетом : градусник показывает на 1-2 градуса выше индивидуальной нормы (37-37,5 °C).
Обычно температура здорового человека варьируется в течение суток от 36,5 °C до 37 °C. Показатель меняется в зависимости от времени дня, физической и психологической нагрузки. Субфебрилитет после родов — нормальное состояние женского организма, на которое влияют 2 фактора: послеродовой стресс и гормональная перестройка.
Температура кормящей мамы в норме может быть до 37,5 °C.
Чем больше скопление грудного молока в железах, тем сильнее нагружается местный иммунитет, выше поднимается температура. Если у женщины диагностируется мастит (воспаление молочной железы), показатель увеличивается до 39 °C.
Измерять температуру рекомендуется спустя час или за 30 минут до кормления. По мере притока молока столбик термометра поднимается, после прекращения сосания возвращается в норму.
Результаты исследований
Температуру кожи молочной железы измеряли во время ГВ у 11 матерей в общей сложности 47 раз, используя Coretemp CM-210 (Terumo Corporation, Токио, Япония) для изучения изменений местной температуры во время грудного вскармливания. В обеих железах температура кожи была значительно выше, чем базовая температура кожи (за время от начала сосания до 5 минут после завершения кормления). Средняя температура кожи молочной железы до кормления грудью в период от 4 дней до 8 недель после родов была значительно выше, чем в первые 1-2 дня после родов. Эти результаты показывают, что температура кожи молочной железы повышается в течение первых дней после родов и остается высокой во время сосания и до 5 минут после окончания кормления ребёнка. Таким образом, процесс лактации сопровождается местным подъёмом температуры.
Причины повышения температуры
Для здорового человека нормальной считается температура в диапазоне от 36,5 и до 36,9оС. Но у женщин, кормящих ребёнка грудью, она несколько отличается от этих показателей. Обычно показания термометра у лактирующих мам выше на несколько делений. Связано это с приходом молока в молочные железы. Молоко обладает свойствами, которые повышают температуру тела. Чем больше времени прошло после последнего кормления, тем она выше. Как правило, до кормления температурные показатели выше, чем после.
Измерение температуры тела при лактации в подмышечной впадине не даёт достоверных результатов. Поэтому для выяснения корректных показателей необходимо производить замеры в локтевом сгибе. При этом необходимо выждать минимум 30 минут после кормления. Нормальной является цифра на термометре до 37,1оС. В момент кормления она может повыситься до 37,4оС. Такая температура является физиологичной, то есть нормальной для периода лактации. Если кормящая мама не испытывает недомоганий, болевых ощущений в груди или других органах, то беспокоиться и предпринимать каких-либо действий не следует. Медики считают патологичным (ненормальным) состояние, когда температура тела повышается до 37,6оС и выше, а также если она сопровождается иными болезненными ощущениями. Повышенная температура тела может являться следствием таких заболеваний, как:
- лактостаз (застой в молочных протоках) и мастит (воспаление молочной железы);
- болезни ЛОР-органов (ухо-горло-нос) бактериальной природы (ангина, гайморит, тонзиллит);
- грипп и ОРВИ (острая респираторная вирусная инфекция);
- острая форма хронических заболеваний;
- расхождение/воспаление швов после кесарева сечения;
- острая форма отравления или ротавирусная инфекция;
- воспаление в матке (эндометрит);
- тромбофлебит (воспаление стенок вены с образованием тромба), который возникает после родов;
- иные заболевания внутренних органов (воспаление почек и другие).
Снижать температуру следует только том в случае, если она поднялась выше 38оС. Сбивание более низких температурных показателей может только навредить.
Высокая температура тела может быть следствием как обычной простуды, так и более серьезного заболевания
Лактостаз и мастит
Лактостаз — это застойное явление в молочных железах, которое появляется из-за закупорки или спазмирования молочного протока, избыточной выработки грудного молока, трудностей при грудном вскармливании, внезапного прекращения кормления грудью, ношения неправильно подобранного бюстгальтера (слишком тесного). Такое явление можно распознать по болезненности молочной железы, боли при кормлении или сцеживании, уплотнениям и красноте отдельных участков груди. Если вовремя не распознать лактостаз и не принять необходимых мер, он может перерасти в более серьёзное заболевание — мастит. Кормление грудью при таком состоянии не только не запрещено, но и необходимо, чтобы устранить застой молока.
Примерно на шестом месяце после родов я стала испытывать неприятные болевые ощущения во время кормления. Сначала я подумала, что грудь просто «устала» от бесконечного сосания, так как ночью ребёнок очень часто прикладывался поесть и просто пососать её вместо «соски-пустышки». Боль была очень сильной, приходилось сжимать зубы от того, насколько это было больно. Я не сразу заподозрила у себя лактостаз, пока не увидела на соске белую точку, которая и представляла собой «пробку», не дающую выходить молоку, и не нащупала небольшие уплотнения. Только тогда я поняла причину своей боли. Случилось это из-за тесного бюстгальтера, который пережимал молочную железу. Поскольку одна грудь у меня немного меньше другой, то пострадала только одна.
Причиной лактостаза могут стать тесное бельё, неправильная техника прикладывания, спазм
Мастит — воспаление молочной железы. Характеризуется сильной болью, распуханием, появлением уплотнений, гиперемией (краснотой) груди, внезапным повышением температуры тела. Это очень опасный недуг, который может проявиться такими осложнениями, как абсцесс, некроз, заражение крови и даже летальный исход. Его причинами является бактериальное инфицирование, чаще всего стафилококком. Но в основном он возникает из-за запущенного лактостаза. Из-за того, что молоко длительное время остаётся в молочной железе, в этом месте образуются хорошие условия для размножения патогенных организмов, размножение которых приводит к воспалению, лихорадке и появлению гнойного процесса.
Ответ на вопрос о возможности продолжения грудного вскармливания при мастите зависит от тяжести заболевания. При лёгкой форме недуга кормления можно продолжать. Некоторые мамы боятся, что патогенные микроорганизмы попадут в организм ребёнка. Эти опасения являются необоснованными. Но в некоторых случаях кормление грудью следует прекратить. Это необходимо сделать при следующих состояниях:
- Гнойное воспаление. Гнойное отделяемое может попасть в организм малыша и спровоцировать возникновение опасных для раннего возраста инфекций.
- Лечение антибиотиками. Антибактериальные препараты имеют свойство попадать в грудное молоко и через него в организм ребёнка.
- Повреждения сосков и околососковых тканей. Через них могут попасть опасные микроорганизмы в тело малыша. А также активное сосание способствует ещё более сильному повреждению кожных покровов, замедляя их восстановление и заживление.
- Сильная боль. Невыносимые болезненные ощущения во время кормления способны выработать у матери стойкое неприятие грудного вскармливания вообще и в дальнейшем привести к исчезновению грудного молока.
Мастит проявляется сильно болью и высокой температурой тела, покраснением в области воспаления и общим ухудшением состояния
При подозрении на мастит следует незамедлительно обратиться к специалисту (гинекологу или маммологу), чтобы начать своевременное лечение.
Отличить лактостаз от мастита можно по следующим признакам:
- Измерение температуры тела при лактостазе чаще всего приводит к разным показателям в различных подмышечных впадинах. Тогда как при мастите разница в этих показаниях будет гораздо меньше.
- При лактостазе после сцеживания или кормления боль и температура снижается. При мастите опорожнение груди не приводит к облегчению.
Видео: что делать при лактостазе
Ротавирусная инфекция
Это заболевание ещё называют кишечный или желудочный грипп, ротавироз, ротавирусный гастроэнтерит. Причиной этого недуга является заражение ротавирусом. Чаще всего им заболевают дети, но и взрослые (кормящие мамы в том числе) также находятся в зоне риска.
Передаётся вирус чаще всего пищевым (через плохо вымытые руки, фрукты/овощи), реже — воздушно-капельным путём от больного человека или вирусоносителя, который может не проявлять симптомов этого заболевания. Болезнь характеризуется острым началом и следующими симптомами:
- болевыми ощущениями в животе;
- тошнотой и рвотой;
- слабостью в теле;
- высокой температурой до 38оС;
- поносом;
- краснотой глаз;
- воспалённым состоянием горла.
Опасно это заболевание сильным обезвоживанием, которое возникает из-за частого поноса или рвоты.
Прекращать грудное вскармливание при ротавирусной инфекции нет необходимости. Молоко матери содержит антитела, которые способны дать защиту малышу от этого заболевания. Но кормящая женщина не должна забывать о таких мерах предосторожности, как тщательная гигиена и использование марлевой повязки, которая должна закрывать не только рот, но и нос.
Прекратить кормления грудью следует только в том случае, если было назначено лечение медикаментами, несовместимыми с грудным вскармливанием.
Ротавирусная инфекция проявляется поносом, рвотой, болями в животе
Эндометрит
Это воспаление эндометрия (внутреннего маточного слоя). Возникает оно вследствие попадания во внутренний слой матки болезнетворных микроорганизмов. Симптомами этого заболевания являются:
- высокая температура тела (при тяжёлом течении заболевания до 40–41оС);
- общая слабость;
- озноб;
- головная боль;
- тянущая боль в нижней части живота и поясницы;
- затяжное кровотечение после родов, которое должно закончиться через 1,5–2 месяца после родов, или его восстановление через короткое время после прекращения;
- изменения в характере выделений: неприятный запах, а в некоторых случаях зеленоватый или жёлтый цвет.
При лёгкой форме эндометрита можно совмещать лечение с грудным вскармливанием, подобрав вместе с врачом препараты, которые разрешено принимать при лактации. Тяжёлые формы заболевания лечатся сильными антибиотиками и противовоспалительными препаратами, поэтому на время терапевтических мероприятий кормление грудью придётся отменить.
Эндометрит представляет собой воспаление внутреннего слоя матки
Воспаление шва после кесарева сечения
Причинами воспаления послеоперационного шва являются:
- попадание инфекции;
- инфекционное заражение гематом, которые образовались вследствие травмирования подкожно-жирового слоя при оперативном вмешательстве;
- применение для зашивания разреза материалов, на которые организм реагирует отторжением;
- недостаточный дренаж раны у женщин с лишним весом.
Воспалённый шов проявляет себя возрастающими болевыми ощущениями, покраснением и припухлостью краёв раны, образованием гнойных или кровянистых выделений, а также общим ухудшением состояния: высокой температурой, слабостью, болями в мышцах и иными проявлениями интоксикации.
Заподозрив у себя воспалительный процесс в области шва после кесарева сечения, необходимо срочно обратиться к врачу.
После проведения кесарева сечения особое внимание следует уделять обработке шва, чтобы не допустить его воспаления
Расхождение швов на промежности
Наложение швов на промежность не является редкостью. Факторами, влияющими на её разрыв, являются крупный младенец, узкий таз, недостаточная эластичность тканей или оставшийся после предыдущих родов рубец. Каждая женщина, которой наложили швы на эту область, должна выполнять все рекомендации врача, чтобы предотвратить его расхождение. В первую очередь, необходимо соблюдать тщательную гигиену: менять прокладки не реже, чем через каждые 2 часа, регулярно подмываться с детским мылом, а после просушивать область шва полотенцем. Также рекомендуется носить просторное нижнее бельё. Запрещено садиться 10 дней после родоразрешения при наложении швов на промежность. Исключение составляет посещение туалета, присаживаться на который можно на первые сутки после родов.
Причиной расхождения швов может стать:
- инфицирование раны;
- принятие сидячего положения раньше положенного срока;
- подъём тяжёлых предметов;
- резкие телодвижения;
- раннее возобновление интимных отношений;
- недостаточная гигиена;
- запор;
- некорректный уход за швами;
- ношение тесного белья.
Разошедшийся шов будет беспокоить женщину такими симптомами:
- ощущение жжения в месте разрыва;
- боль и чувство покалывания в месте шва;
- выделения с кровью или гноем;
- высокая температура тела (если расхождение инфицировалось);
- слабость;
- краснота в месте шва;
- ощущение тяжести и распирания в месте разрыва (если появились гематомы и скопилась кровь).
При обнаружении этих проявлений следует срочно обратиться к врачу.
ОРВИ, простуда, грипп
Простуда является самой распространённой причиной повышенной температуры тела. Многие путают понятия простуда, грипп и ОРВИ. Причиной простуды является переохлаждение. Влияние больного человека на заражение заболевшего простудой в этом случае отсутствует. Тогда как ОРВИ и грипп являются следствием контакта с вирусом, который переносит заболевший человек. Грипп отличается от ОРВИ острым началом с высоким повышением температуры без каких-либо других симптомов, характерных ОРВИ: заложенность носа, кашель, насморк.
Лечение простуды, гриппа и ОРВИ, как правило, носит симптоматический характер, то есть направлено на устранение симптомов. Важно не переносить эти болезни «на ногах», чтобы не провоцировать развитие осложнений.
Простуда отличается от ОРВИ и гриппа отсутствием вирусной составляющей заболевания
Обострение хронических заболеваний
Нередко во время обострения некоторых заболеваний у кормящей мамы может наблюдаться субфебрильная температура (до 38оС). Возникает она при следующих хронических недугах:
- болезни желудочно-кишечного тракта (панкреатит, гастрит, колит, холецистит);
- воспаление мочевыводящих путей (уретрит, пиелонефрит, цистит);
- воспалительные заболевания придатков матки;
- незаживающие язвенные образования у больных сахарным диабетом.
Как кормящей маме правильно измерять температуру
У каждой третьей женщины во время кормления температура повышается до 37,5-37,6 °C. Показатель естественный, в норме он снижается через 30-60 минут. Поэтому измерять температуру лучше после исчезновения гиперемии молочных желёз.
Рекомендации
Шведские учёные пришли к выводу, что самый точный способ узнать t тела — ректальное измерение, так как на показатели в подмышечной впадине влияют пот и одежда. Исследование было проведено в 2007-2008 годах с привлечением 323 пациентов (источник — шведский журнал The Local, опубликованные результаты исследований найти, к сожалению, не удалось). Такой способ для кормящей мамы не исключается и используется по желанию.
В норме столбик термометра держится на отметке 37-37,4 °C, но показатель выше 37,7 °C явно свидетельствует о наличии патологического процесса в организме. Требуется диагностика симптомов и лечение.
Можно ли кормить грудью ребенка при температуре
Способность вирусов и бактерий проникать в молоко — не основание для отказа от кормления грудью. Ещё до появления первых симптомов заболевания в организме мамы вырабатываются защитные антитела. Эти иммуноглобулины проникают в грудное молоко и передаются малышу, формируя у него пассивный иммунитет. Таким образом, организм ребёнка заранее подготовлен к борьбе с инфекцией.
Что делать при высокой температуре
При показателе до 37,4 °C повода для паники нет. Для начала рекомендуется следить за температурой на протяжении 1-2 дней. Повышение может быть спровоцировано банальным стрессом или недосыпом. В этом случае температура нормализуется в течение суток. Если отмечается рост показателя, значит, пора принимать меры.
Общий алгоритм действий
Если температура не критическая, рекомендуется последить за состоянием 1-2 дня. Заболевания, при которых останавливается кормление, проявляются резко и остро, сопровождаются жаром и лихорадкой. При таких симптомах может потребоваться срочная госпитализация матери.
Для исключения рисков осложнений лучше вызвать врача в течение суток после обнаружения гипертермии.
Если температура не превышает отметку 38 °C, рекомендации сводятся к обильному питью и полупостельному режиму. Важно продолжать кормление грудью, так как лучшее иммуномодулирующее средство для малыша — грудное молоко.
Если температура 38-39 °C
Показатель считается критическим и оповещает о том, что организм женщины не справляется с нарушениями самостоятельно. Рекомендуются жаропонижающие средства и медикаментозная терапия, направленная на борьбу с причиной заболевания.
Лечение вирусных инфекций кормящей маме можно начать с применения методов народной медицины:
Применение народных методов эффективно на начальной стадии простуды. Но если температура у кормящей мамы не спадает дольше 3 дней, требуются жаропонижающие лекарства.
Как снизить температуру у кормящей матери
Повышенную температуру тела можно снизить разными способами: как с помощью лекарственных препаратов, так и немедикаментозными методами.
При помощи лекарств
Прежде чем начать лечение, необходимо установить причину лихорадки и совместно с врачом определить, целесообразно ли её снижать. Для лечения кормящих женщин разрешено использовать только безопасные препараты, которые не нанесут вреда ребёнку. К таким лекарствам относятся Парацетамол и Ибупрофен, которые можно применять не только в таблетках, но и в виде ректальных свечей. Парацетамол в качестве активного вещества также имеется в составе таких препаратов, как Панадол и Тайненол. А Ибупрофен — в лекарственных средствах Нурофен, Адвил, Бруфен. Ниже приведена сравнительная характеристика наиболее популярных препаратов на основе этих активных компонентов.
| Панадол | Нурофен | |
| Действующее вещество | Парацетамол | Ибупрофен |
| Форма выпуска | Для лечения взрослых людей используются такие формы, как таблетка в плёночной оболочке или растворимая шипучая таблетка | В лечении взрослых больных используются таблетки для внутреннего приёма и рассасывания, растворимые шипучие таблетки, капсулы. |
| Действие | Жаропонижающий, обезболивающий эффект | Противовоспалительное, обезболивающее, жаропонижающее действие |
| Показания |
|
|
| Противопоказания |
Следует соблюдать осторожность при применении Панадола лицами, имеющими почечную и печёночную недостаточность, доброкачественную гипербилирубинемию (повышенное содержание билирубина в крови), вирусный гепатит, дефицит глюкозо-6-фосфатдегидрогеназы, поражения печени вследствие неконтролируемого употребления алкоголя, алкогольную зависимость. Несмотря на то что в официальной инструкции указан запрет на использование этого препарата кормящими женщинами, в достоверных источниках, в том числе справочнике госпиталя Марина Альта E-lactancia, Панадол отнесен к лекарственным средствам с низкой степенью риска при применении во время грудного вскармливания. |
Следует быть осторожными, применяя Нурофен для снятий лихорадочных явлений, при следующих заболеваниях:
|
| Побочные эффекты | Обычно препарат переносится хорошо. Но в некоторых случаях могут наблюдаться:
| Применение Нурофена на протяжении 2–3 дней не провоцирует появления каких-либо побочных реакций организма. Более длительное применение может привести к:
|
| Дозировка | Согласно инструкции разовая доза Панадола при лечении взрослых людей составляет 1–2 таблетки за 1 приём. В сутки нельзя принимать этот препарат чаще 4 раз. Также необходимо выдерживать между приёмами не менее 4 часов. Таблетки в оболочке запивают большим количеством воды, а шипучие — растворяют в воде. | Нурофен принимается в дозировке 1 таблетка (0,2 г) не более 3–4 раз в сутки. В некоторых случаях её можно увеличить до 2 таблеток за 1 раз. Между приёмами лекарства должно пройти не меньше 4 часов. Капсулы и таблетки запиваются водой, а шипучая форма препарата растворяется в воде. При высокой чувствительности желудка лекарство рекомендуется принимать во время еды. |
| Стоимость | Средняя цена упаковки из 12 таблеток в оболочке по 0,5 г составляет около 46 рублей. Растворимые таблетки стоят в среднем 70 рублей. | Цена 10 таблеток (200 мг) в оболочке составляет около 97 рублей. Нурофен Экспресс в виде капсул в количестве 16 штук с дозировкой 200 мг стоит около 280 рублей. Шипучая форма препарата имеет цену около 80 рублей. |
Более безопасным препаратом согласно перечню противопоказаний и побочных эффектов является Панадол. Но иногда он бывает не таким эффективным, как Нурофен. Поэтому, если температуру не удаётся снизить препаратом на основе парацетамола, можно принять лекарство с ибупрофеном. И наоборот. Также приём этих лекарственных средств можно чередовать.
Важно помнить, что максимальная суточная доза Панадола и Нурофена не должна быть больше 2 гр (то есть не более 4 таблеток в день, если их дозировка составляет 0,5 гр) и лечение ими без рекомендации врача не может длиться дольше 2–3 дней.
Питьевой режим и народная медицина
Обязательным условием для снятия лихорадочного состояния является обильное питьё. Необходимо пить не менее 1,5–2 литров воды в день. Можно пить как обычную, так и минеральную воду без газа. А также различные соки, морсы, компоты. Хорошо помогает поддержать организм в период заболевания чай с лимоном. Отличными жаропонижающими свойствами обладают малина, мёд, чёрная смородина, ромашка. Ягоды можно есть как в свежем виде, так и в виде варенья. Мёд можно добавлять в чай вместо сахара. Но его не рекомендуется есть кормящей маме до тех пор, пока малышу не исполнится 3 месяца. До полугода разрешено есть мёд в количестве 1 чайной ложки через день, а после — то же количество ежедневно. Превышать эту дозу не следует, так как этот продукт является довольно аллергенным. Ягоды также можно употреблять кормящей женщина только по достижению ребёнком 3-месячного возраста.
Ромашку можно использовать с первых месяцев жизни малыша, но предварительно следует отследить его реакцию на неё. Для заваривания этой травы удобно использовать фильтр-пакеты. Чтобы получить напиток, необходимо заварить 1 пакетик стаканом кипятка и настоять 15 минут. Выпить настой нужно в 2 приёма. Если же приобрести ромашку удалось только в сыпучей форме, то следует 1 чайную ложку травы залить стаканом кипятка и, закрыв крышкой, дать настояться в течение 15–20 минут. Затем настой нужно процедить.
Употребляя различные напитки, кормящей женщине необходимо взвесить их пользу и риск аллергической реакции у младенца. Если ранее продукт, составляющий основу питья, не употреблялся, то вводить его нужно постепенно и внимательно наблюдая за реакцией малыша.
Если причиной высокой температуры стал лактостаз или мастит, то употребление напитков, наоборот, следует ограничить.
Решая снизить температуру народными методами, следует не забывать, что употребляемые продукты могут привести к аллергической реакции у малыша
Можно воспользоваться также альтернативным способом снижения температуры. Например, положить на лоб прохладный компресс. Этот метод основан на законах физики, когда одно тело отдаёт своё тепло другому, более прохладному, и тем самым снижает свою температуру. Также можно практиковать растирание водой, с добавлением уксуса в пропорции 1 часть уксуса на 3 части воды. Нанесённый на тело, такой раствор будет быстро испаряться и снижать температуру.
Следует помнить, что все вышеперечисленные способы направлены только на снижение температуры тела, а не на лечение причины её повышения.
Мнение доктора Комаровского
К мнению доктора Е.О.Комаровского прислушиваются довольно часто. Его позиция в отношении температуры у кормящей мамы сводится к следующему:
- Необходимо в первую очередь корректно определить причину температуры и поставить диагноз. А сделать это может только специалист. Поэтому следует обязательно обратиться к врачу.
- Доктор разрешает использовать безопасные жаропонижающие препараты, такие как Парацетамол и Ибупрофен, но только в правильных дозировках.
- Принимать лекарственные средства от температуры лучше сразу после кормления ребёнка. Таким образом, концентрация веществ в молоке матери к следующему приёму пищи будет минимальной.
Жаропонижающие при грудном вскармливании
Если температура не сбивается народными средствами, терапевты рекомендуют средства на основе парацетамола и ибупрофена. Препараты проникают через лактационный барьер, но безопасны для организма младенца.
Разрешённые лекарства
Препараты действуют против жара, боли и воспаления. Выпускаются в таблетках, суспензиях и свечах. Отличия разных форм выпуска — время воздействия. Сиропы действуют через 15-20 минут, таблетка – через 30-40 минут, ректальная суспензия – в течение часа. Если температуру нужно сбить срочно, лучше выпить суспензию или капсулу. На ночь рекомендуются ректальные свечи.
Запрещённые лекарства
Действие этих препаратов на грудное молоко не изучено, но список побочных эффектов — повод для отказа от применения этих средств при ГВ. В составе комплексных порошков присутствуют вещества, угнетающие работу ЦНС и провоцирующие нарушения в развитии младенца.
Необходимые средства для понижения жара
Сбить температуру при лактации можно препаратами на основе парацетамола либо ибупрофена (в последнем случае нужно точно знать дозировку). Лечение на основе подобных медикаментов будет эффективным для матери и безопасным для малыша, но и здесь не стоит увлекаться. Медики не советуют употреблять более 3 г лекарства в сутки без назначения врача. Такие заболевания, как ангина и пневмония, требуют обязательного посещения доктора.
У кормящей мамы не должно быть таких медикаментов:
- Тетрациклина;
- Левомицетина;
- мощных препаратов и антибиотиков.
Существует несколько безопасных аналогов антибактериальных средств, но даже такое лекарство должно быть одобрено врачом.
Что можно пить от температуры кормящей маме? Единственно правильный ответ — универсальное средство Парацетамол и лекарства на его основе, одобренные для лечения женщин во время лактации. Он безопасен для малыша и эффективен в борьбе с недугом. После приема лекарства нужно выждать минимум 4-5 часов до кормления ребенка. Многие врачи рекомендуют заранее сцедить молоко, а уже потом принять таблетку. Сбить температуру кормящей маме при простуде могут и свечи на основе парацетамола.
При температуре кормящей маме следует принимать только парацетамол и Ибупрофен строго по назначению врача.
Если не получилось убрать жар, не стоит злоупотреблять лечением. Тогда просто покормите ребенка, отправьтесь на прием к доктору. Установление причины появления жара поможет подобрать лучший вариант лечения, а квалифицированный специалист подскажет, чем сбить температуру кормящей маме в каждом индивидуальном случае.
В некоторых особо сложных случаях доктор может подтвердить отсутствие безопасного выхода. В таком случае нет иного варианта, кроме как сбить температуру кормящей матери однократным приемом сильного лекарства. Но этот шаг должен быть обоснованным. Такая крайняя мера допустима, когда снизить температуру более безопасным способом невозможно.
Перед тем как употреблять жаропонижающие медикаменты, стоит убедиться в необходимости лечения. По естественным причинам (процесс образования молока, сжимание мышц при кормлении) во время кормления грудью у женщины она немного повышается.
Мамам рекомендуют накормить малыша до приема медикаментов (по возможности сцедить молоко про запас) и продолжить привычный процесс лактации через несколько часов или на следующие сутки, когда действие лекарства закончится. Прекрасным средством от температуры будут именно свечи, а не таблетки. Лекарственные суппозитории не допускают попадания активных компонентов в материнское молоко.