| Несмотря на то, что контагиозный моллюск у детей является распространенным видом высыпаний на коже, многие родители никогда не слышал о нем. Самое важное, что нужно знать – для большинства детей сыпь не является серьезной и со временем она проходит, однако это не означает, что болезнь можно оставить без внимания. |
Быстрый переход:
- Причины контагиозного моллюска у детей
- Симптомы контагиозного моллюска
- Диагностика контагиозного моллюска у детей
- Лечение заболевания у детей
- Осложнения контагиозного моллюска
- Профилактика заболевания у детей
Контагиозный моллюск является заразным инфекционным заболеванием кожи, которое вызывает вирус контагиозного моллюска (ВКМ), в результате инфекции на коже образуются маленькие, приподнятые, похожие на жемчужины узелки или отростки — эти наросты называют моллюсками или кондиломами. Вирус принадлежит к семейству вирусов под названием Poxviridae и известен под названием Molluscum Poxviridae.
Вирус контагиозного моллюска (ВКМ) не поражает животный, только людей. Заболевание чаще наблюдается у детей в возрасте младше 15 лет, около 80% зарегистрированных случаев — дети в возрасте от 1 до 4 лет, которые наиболее подвержены этому заболеванию.
Инфекция наиболее распространена среди детей в возрасте от 1 до 12 лет, но также встречается у:
- Подростков и взрослых.
- Некоторых спортсменов, в частности у тех, кто занимается борьбой, плаваньем или гимнастикой.
- Среди людей с ослабленной иммунной системой в результате ВИЧ, лечения рака или длительного применения стероидов.
Данное кожное заболевание является заразным и передается от одного человека к другому. Неизвестно, как долго сыпь и сам вирус могут быть заразными.
Что это такое, как выглядит
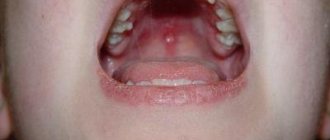
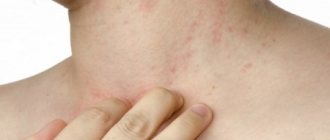
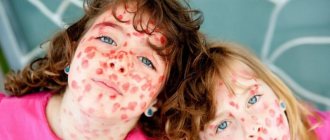
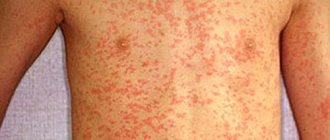
Моллюск на лице у ребенка проявляет себя в виде сыпи, выглядящей как узелки, которые возвышаются над общим уровнем кожи и имеют овальную форму. Они либо совпадают по цвету с кожным покровом либо имеют более розовый оттенок.
Моллюск на лице у ребенка выглядит, как гнойные прыщики.
В начале размер каждого образования небольшой – всего 12 мм, но дальше заболевание прогрессирует, и папулы могут вырасти до 7-10 мм, причем при ослабленном иммунитете и отсутствии лечения крупные узелки поглощают соседние, в результате чего формируются особенно большие образования.
Встречается также ретикулярная форма заболевания, при которой узелки соединяются с кожей посредством тонкой ножки.
Только появившись, сыпь быстро распространяется. Некоторые узелки (около 10-15 процентов от общего числа) в центре имеют углубления. Если нажать на него, то оттуда выделяется белая масса. При рассматривании содержимого под микроскопом будут видны сами моллюски. Узелки развиваются при отсутствии воспалительного процесса.
Заболевание не приводит к каким-либо осложнениям, связанным с внутренними органами, но выглядит не эстетично. Если не проводить специального лечения, то оно самостоятельно проходит в срок до 4 лет.
Как происходит заражение
Заболевание распространяется контактно-бытовым путем, когда содержимое узелков из-за трения об одежду или расчесывания попадает на предметы быта.
Если говорить о детях, то особенно следует опасаться заражения:
- детям, которые еще не ходят в школу;
- аллергикам;
- тем, кто вынужден принимать гормоно содержащие препараты;
- несоблюдающим правила гигиены;
- живушим в нездоровых экологических условиях;
- подвергающимся стрессу и переутомлению.
Заражение моллюском может произойти через общие предметы быта, например постельные и гигиенические принадлежности, игрушки, через касание поверхностей в детском саду, на площадке, в бассейне. Вирус присутствует и в воздухе, и вуличной пыли. Ребенок способен заразиться не только от детей, но и от взрослых, так как у них контагиозный моллюск также проявляется на лице и теле.
Первичные признаки в виде сыпи появляются не менее чем через 2 нед. после контакта с вирусоносителем. В отдельных случаях скрытый период может длиться до полугода. Так как содержимое папул заразно, вирус быстро распространяется на новые участки. Переносчиком заболевания является только человек, у животных симптомы заболевания не зарегистрированы и они не являются его носителями.
Заражаются не все контактирующие с заболевшим человеком, так как при развитых защитных функциях организма вирус погибает.
Последствия болезни
Моллюски у ребенка неопасны для здоровья и жизни, но внешние проявления болезни выглядят неэстетично, поэтому их лучше удалить. У болезни могут быть следующие последствия:
- общее снижение иммунитета;
- появление у ребенка комплекса неполноценности из-за сыпи на лице;
- трудности в общении;
- заражение других детей и взрослых.
Если у ребенка диагностировали контагиозный моллюск, посещение детского сада и школы не запрещается. Однако другие дети должны понимать, что любой тесный контакт с больным приведет к заражению. Не допускать контактов легче, чем потом удалять сыпь.
Симптомы
Первоначально на теле появляются единичные узелки, затем рядом возникают новые – тем быстрее, чем более слабый иммунитет у ребенка. От сопротивляемости организма также зависит, насколько быстро растут узелки в размере.
Кроме того, что заболевание проявляет себя сыпью, никаких других симптомов не наблюдается, в том числе гипертермии, слабости, снижения аппетита. Иногда заболевшие отмечают наличие незначительного зуда в области высыпания. При повреждении образования, например при расчесывании, вероятно распространение вторичной бактериальной инфекции.
Диагностика
Моллюск на лице у ребенка проявляется сыпью, как и большинство детских болезней, например, таких как ветрянка, корь, краснуха, его часто с ними путают, но именно выделение пастообразной массы из папулы является отличительным признаком. Поражается часто лицо, на ладонях и ступнях узелки появляются крайне редко.
Чтобы исключить ошибку диагностики, нужно обратиться за консультацией к дерматологу. Опытный врач способен определить заболевание по внешнему виду без дополнительных анализов. Правильность диагноза подтверждают с помощью анализа содержимого папул или соскоба эпителия.
Причины возникновения
У ребенка сыпь на руках — что это такое, причины высыпаний
Моллюски на коже у ребенка могут появиться по разным причинам. Самые распространенные из них:
- плохое питание и дефицит витаминов;
- повышенная восприимчивость к вирусам;
- обмен одеждой и игрушками с зараженными детьми;
- теплый и влажный климат в южных регионах.
Этой болезнью можно легко заразиться во время отдыха на юге. Инкубационный период заболевания составляет от двух до восьми недель, в зависимости от особенностей организма конкретного человека. У детей со слабым иммунитетом болезнь проявляется раньше, с сильным – позднее.
Моллюск часто поражает кожу у детей с ослабленным иммунитетом
Внимание! Одна из наиболее распространенных причин заболевания – посещение бассейна или загрязненного природного водоема. Поэтому после любого купания (в бассейне или реке (пруду, море)) ребенок должен обязательно принять душ.
Стадии развития контагиозного моллюска
Развитие заболевания протекает стадийно.
Всего выделяют три стадии:
- На первой стадии папулы разрозненные, единичные, не доставляют дискомфорта.
- На второй стадии объём высыпаний увеличивается, сыпь захватывает всё новые и новые участки кожи, возрастает плотность расположения узелков.
- На третьей статьи образования вырастают в несколько раз, вызывают не только психологический, но и физический дискомфорт, появляется зуд, воспаление. При тактильном воздействии из папул выделяются моллюски.
Лечение
Врачи не рекомендуют удалять папулы детям, они советуют подождать, когда признаки заболевания исчезнут самостоятельно. Однако самоизлечение от контагиозного моллюска может затянуться, поэтому в некоторых случаях прибегают к народным, медикаментозным методам лечения или хирургическим.
Мази и растворы
После диагностирования заболевания врач может назначить медикаментозные препараты с учетом возраста ребенка.
| Препараты с действующим веществом Третиноид (Третиноид, Ретин-А, Весаноид, Локацид) | Точечное нанесение на папулы | 1-2 р./день | Участок промывают водой через 6 часов после нанесения |
| Содержащие Кантеридин (гомеопатические препараты) | 1-2 р./ день | Смывать не нужно | |
| 3% раствор трихлоруксусной кислоты | 1 р./день | Смывают через 30-40 мин | |
| Салициловая кислота (3%) | 2 р./день | Не смывают | |
| Препараты, содержащие интерферон (например, Ацикловир) | 2 р./день | Оставляют до полного впитывания | |
| Крем Алдара | 3 р./день | Смывать не нужно | |
| Фторурациловая мазь | 2-3 р./день | Не смывают | |
| На основе экстракта эвкалипта (Хронотан, Хлорофиллипт) | 2 р/день | ||
| Оксолиновая мазь | Точечно слоем 3 мм | 2-3 р./день | Не смывают |
| Препараты на основе бензоила Пероксида (Эклоран, Эффезел, Базирон AC и др.) | 2 р./сутки | Не смывают |
Наиболее рекомендуемые врачами препараты из вышеперечисленных: оксолиновая и фторурациловая мазь, Базирон AC, Эклоран, так как они не оказывают существенного системного влияния. Мазать узелки необходимо до полной ликвидации сыпи. Согласно практическим наблюдениям, на это требуется от 3 недель до 3 месяцев. Но в любом случае следуют рекомендации врача.
Широко применяют противовирусные средства, например крем Виферон или Инфагель. Наносят на образования 4-5 раз в день недельным курсом. Виферон может быть назначен в форме свечей. Антибиотики назначают редко, только в случае присоединения бактериальной инфекции.
Прописывают также противовирусные таблетки Изопринозин. Они останавливают размножение вируса, благодаря чему сходят на нет и высыпания.
Удаление
Варианты:
- Механическое удаление. Выполняется врачом с помощью пинцета или ложечки Фолькмана. При проведении процедуры необходимо соблюдать стерильность. Папулу удаляют, ее содержимое выскабливают, после чего прижигают ранку раствором йода. Так как этот способ болезненный, рекомендована анестезия любым поверхностным обезболивающим, например, препаратом Эмла. Использовать этот способ для удаления папул на лице не рекомендуют, так как после удаления возможно рубцевание тканей. Самостоятельно удалять образования врачи также не советуют, так как велик риск значительного повреждения кожи и образования шрамов после.
- Криозаморозка. Папулы обрабатывают жидким азотом аппаратным или ручным способом, после чего появляется отек и пузырь вокруг поражения. Заживающие образования могут чесаться, но этого делать нельзя. Чтобы ускорить заживление, назначают противовирусные мази. Именно этот вариант удаления рекомендует доктор Комаровский. Его достоинство в безболезненности, но после удаления образуются шрамы, поэтому для лица он не подходит. Кроме того, у детей возможна аллергическая реакция на холод.
- Прижигание лазером. По сравнению с вышеперечисленными методами, наиболее эффективен, поскольку вирус под воздействием лазера погибает, здоровые ткани не затрагиваются, пораженные клетки уничтожаются, при этом метод вызывает не такие сильные болевые ощущения, как механическое удаление. Однако при обработке большой площади кожи рекомендуется обезболивание. Поврежденные клетки разогреваются до 180 градусов и выпариваются, кровь после не идет. Необходимо провести несколько сеансов, однако, уже после первой процедуры 90% папул выжигаются полностью. Последующий уход заключается в обработке йодом или раствором марганцовки и запрете на купание на срок не менее 3 дней. Этот способ наиболее подходит для удаления папул на лице и около глаз.
- Электрокоагуляция. На образования воздействуют током. Редко возникают неприятные ощущения от разряда тока, но серьезной боли нет. Тем не менее, при удалении папул у детей рекомендуют использовать обезболивающие препараты.
Важно знать, что при любом варианте удаления возможно появление новых очагов заболевания, поэтому даже после тщательного удаления всех образований необходимо периодически проводить профилактический осмотр.
Рецепты народной медицины
Моллюск на лице у ребёнка успешно лечится народными средствами:
- Соком, выделяющимся на сломе зеленой ветки чистотела, смазывают новообразования 2-3 раза в день. Согласно отзывам, узелки исчезают через 7-10 дней.
- Также быстро помогает сок чеснока. Можно протирать папулы разрезанной долькой или натереть чеснок на мелкой терке, переложить в марлю и промакивать узелки 3-4 раза в день. Еще прикладывают кашицу из перетертого чеснока и сливочного масла, смешанных в пропорции 1:1, к узелкам, заклеивая их сверху пластырем. Под воздействием сока образования будут темнеть и отваливаться.
- Сок, выжатый из измельченных листьев черемухи, также уничтожает проявления вируса. Уже через несколько дней заметно значительное улучшение. Средство можно хранить в холодильнике.
- Можно купить в аптеке спиртовую настойку календулы или эвкалипта и протирать узелки ей 3 раза в день. Важно, что содержимое папул не выдавливают, иначе инфекция распространится дальше.
- Рекомендуется протирать узелки отваром череды. Пропорции: 1,5 ст.л. сухого ингредиента на 1 ст. воды. Траву необходимо вскипятить и настоять в течение 45-60 минут. Остывшим настоем протирают образования 3 раза в день.
- Внутрь и наружно применяют настой, приготовленный на основе сосновой хвои, березовых почек, эвкалипта, соцветий тысячелистника, ягод можжевельника. Потребуется по 2 ст.л. каждого ингредиента. Ежедневно в течение 10 дней заваривают по 1 ст.л. смеси 1 ст. кипятка. Настаивают час, процеживают, дают ребенку пить и смазывают этим же настоем образования.
- При выборе любого средства рекомендуется проконсультироваться с врачом, особенно если ребенок совсем маленький — 1-2 года.
Режим
В период лечения заболевания необходимо соблюдать строгий режим гигиены:
- ежедневно необходимо менять белье и одежду ребенка на чистую;
- постельное белье и гигиенические принадлежности, например полотенца, меняют также часто;
- вещи простирывают при температуре 90-95 градусов;
- после стирки белье проглаживают с двух сторон;
- дезинфицируют игрушки и поверхности в доме;
- при контактировании ребенка с другими детьми заклеивают папулы лейкопластырем, чтобы другие не заразились;
- часто моют руки с мылом;
- несколько раз в день протирают образования антисептическими растворами.
Заболевание под названием контагиозный моллюск безобидно с точки зрения влияния на организм, так как у детей появляются лишь косметические дефекты. Но самостоятельно папулы могут проходить долго, поэтому для удаления высыпаний используют косметические и народные методы. Для лица наиболее подходит лазерное удаление.
Удаление моллюсков у детей
Дерматологи не рекомендуют самостоятельно удалять узелки контагиозного моллюска у детей, чтобы в дальнейшем не было осложнений на коже. Методику лечения может назначить лишь опытный врач. Когда возникает заболевание, ребенку нельзя посещать школу, детский сад, бассейн. Зараженному малышу стоит пройти полный курс терапии у врача-дерматолога. Как правило, к удалению моллюска у детей прибегают редко, т.к. высыпания со временем могут исчезнуть с кожи самостоятельно. Хотя в редких случаях механическое устранение папул просто необходимо. Удаление показано в таких ситуациях:
- если есть высокий риск распространения инфекции;
- при наличии сопутствующих кожных заболеваний (атопический дерматит);
- если локализация высыпаний происходит на шее или лице.
Механическое удаление
Папулыврач может удалить при помощи пинцета и спиртового раствора йода. Маленьким детям во время проведения такой процедуры часто проводят обезболивание Эмла-кремом или другим поверхностным анестетиком. Врач для удаления узелков сжимает бранши пинцета и выдавливает содержимое папул, после этого он аккуратно удаляет творожистую массу, а ранку прижигает йодом или перекисью водорода.
Для удаления моллюсков с кожи специалист может использовать метод кюретажа или вылущивания. Данный способ заключается в механическом выскабливании папул острой ложкой Фолькмана. Процедура неприятная, часто удаление сопровождаться кровотечением, поэтому специалист использует местную анестезию с Лидокаином. После устранения всех узелков ранки должны быть обработаны 5% раствором йода. Такой метод удаления может оставлять рубцы и шрамы на теле.
Хирургическое удаление
При прогрессировании заражения специалист может назначить один из следующих хирургических методов лечения:
- Диатермокоагуляция. Удалить сыпь ребенку можно при помощи прижигания папул током. Данная процедура практически безболезненная, но иногда может сопровождаться жжением, неприятными ощущениями, покалыванием.
- Лазеротерапия. Современное медицинское оборудование разрешает быстро проводить удаление моллюска лазером с использованием местного обезболивания. Такое удаление помогает добиться разрушения 90% папул уже после первого сеанса. При этом каждый узелок во время процедуры облучают лазером, после чего кожу обрабатывают йодом (5% раствором). Если через неделю папулы не покрылись корочками, то производится еще один сеанс облучения.
- Криодеструкция (криотерапия). Удаление узелков жидким азотом. Клетки с вирусом во время процедуры замораживаются и погибают. При правильном проведении криотерапии рубцов на коже не остается.