Еще в роддоме у каждого новорожденного берут анализы крови, чтобы убедиться, что у малыша со здоровьем все в порядке. Но уже по прошествии трех месяцев крохе снова предстоит подобное испытание – необходимо опять пройти ту же самую процедуру, правда в несколько упрощенном варианте. Для чего это нужно? Какая информация требуется врачу? Сегодня расскажу, какие анализы мы с сыном сдавали на первом году жизни. Также, возможно, нашим читательницам будет полезна чисто практическая информация о том, как подготовиться к сдаче анализов грудничка.
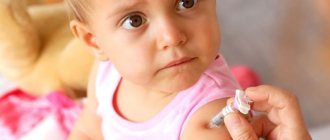
Что такое профилактические прививки
Профилактическая вакцинация представляет собой метод выработки у человека иммунитета против определённых, тяжело поддающихся лечению, болезней. Вакцина состоит из ослабленных микробов-возбудителей соответствующей болезни, против которых организм вырабатывает антитела.
Вакцинация против гепатита B.
Гепатит B — тяжелое вирусное заболевание, заражение которым происходит через кровь, либо слюну, и приводит к поражению печени. Если новоиспеченная мама имеет положительный статус гепатита, то ребенку вакцинацию должны провести в течение первых 12 часов жизни.
Противопоказаниями для прививки является недоношенность, при которой вес ребенка составляет меньше 2 килограмм и низкая оценка по шкале Апгар. Колют вакцину внутримышечно в переднюю/боковую поверхность бедра. Ревакцинацию требуется проводить в возрасте 1 и 6 месяцев.
Прививка против туберкулеза
Больше известна у нас как БЦЖ. Также ставится в роддоме с 3 по 7 день жизни малыша. Опасность туберкулеза состоит в том, что он передается воздушно-капельным путем без прямого контакта с больным человеком. Как сообщает Всемирная организация здравоохранения, от туберкулеза каждый год в мире умирает около 2 миллионов человек. Инфекция поражает легкие, кости, приводит к инвалидности. Немаловажным моментом является то, что иммунитет против туберкулеза от матери ребенку не передается, поэтому организм малыша должен выработать его сам. Укол делается внутрикожно в левое плечо. Многих мам беспокоит ранка, которая образуется после прививки БЦЖ. Но паниковать не стоит. Главное, чтобы по достижении малышом одного года место укола полностью зарубцевалось. Малышам с весом до 2 килограмм также эту вакцину не ставят. Другими противопоказаниями являются: наличие в семье людей с иммунодефицитом, поражения центральной нервной системы, инфекционные процессы в организме. Иммунитет от туберкулеза сохраняется в организме ребенка 6-7 лет, поэтому при отрицательной реакции Манту проводят ревакцинацию в 7 и 14 лет.
Взятие крови из пуповины у новорожденного
Самый первый анализ крови в роддоме, когда кровь берется из пуповины, делается сразу же после рождения малыша – анализ на билирубин и определение группы крови и резус-фактора младенца.
Определение резус-фактора у младенца важно, потому что, если ребенок унаследовал его от отца, а не от матери, то у него может развиться гемолитическая болезнь, конфликт крови.
Например, если у малыша положительный резус-фактор, а у мамы отрицательный, то это значит, что у их крови немного разные эритроциты. Положительным резус-фактором характеризуется кровь, в эритроцитах которой есть антиген D, отрицательным – та, в которой антигена нет.
Таким образом возникает конфликт крови. Иммунитет матери начинает воспринимать кровь младенца как «враждебный элемент», он «посылает» антитела, которые проникают в кровь ребенка и «убивают» ее эритроциты (так как считают их враждебными, потому что они отличаются по составу). В результате в крови малыша падает уровень гемоглобина и повышается билирубин.
Именно анализ на билирубин (если обнаруживается его повышенный уровень) говорит о том, что у малыша анемия и желтушка (мало гемоглобина и много билирубина).
Возможные состояния после вакцинации
Кроме того, что прививка является причиной стресса для ребенка, могут наблюдаться и другие состояния:
- ребенок капризничает, плачет;
- у ребенка повышается температура;
- появляется покраснение и уплотнение участка кожи на месте укола;
- присутствуют аллергические реакции, сыпь;
- ребенок хуже ест и беспокойнее спит.
Все эти проявления считаются нормальной реакцией организма. Лишь при сильном повышении температуры ребенку следует дать жаропонижающий препарат. Повышение температуры является сигналом того, что иммунная система малыша активизировалась и активно вырабатывает антитела против вируса, а также повышенная температура тела является противомикробным фактором, так как многие микробы не способны выжить при высокой температуре.
Можно ли отказаться от вакцинации ребенка
Конечно да. Ответственность за здоровье ребенка лежит полностью на плечах родителей. Если Вы приняли взвешенное решение об отказе, необходимо написать соответствующее заявление в двух экземплярах. Первый экземпляр необходимо вложить в обменную карту, второй – отдать врачам в послеродовом отделении. Также необходимо устно уведомить сотрудников медицинского учреждения об отказе в проведении вакцинации.
Если родители приняли решение об отказе в вакцинации, то будущей маме стоит морально подготовиться к возможности психологического давления и агитации со стороны медицинского персонала в пользу профилактических прививок. Такое давление обусловлено не столько благими намерениями, сколько «прививочным планом», действующем во всех государственных медицинский учреждениях.
Большинство современных врачей все же сходятся во мнении, что ставить прививки против гепатита B и туберкулеза новорожденным необходимо. Риски осложнений после вакцинации значительно ниже, чем возможные последствия после инфицирования данными заболеваниями.
Если же родители не являются ярыми противниками прививок, но не хотят подвергать неокрепший организм новорожденного малыша опасности, можно отсрочить вакцинацию. При этом участковый педиатр должен составить индивидуальный график прививок с соответствиями с пожеланиями родителей.
Как берут кровь у грудничков
Кровь у деток берется из безымянного пальца. Делается это с утра. В некоторых лабораториях специально для грудничков вместо острых металлических «перьев» предусмотрены специальные приборчики, с помощью которых кровь берется вообще без боли. Подобное приспособление можно поискать через Интернет. В аптеках оно редко бывает. Это на случай, если вы идете сдавать анализ в городскую лабораторию, а не в частную клинику, где оснащение обычно современное. Удивительно, но, когда мы пришли в лабораторию, ни один из грудничков, которых выносили мамочки из кабинета забора крови, не плакал. Как говорится, до чего техника дошла! Анализы можно сдавать без боли. В очереди голосили лишь карапузы постарше (трех-четырехлетки), которые уже понимали, что привели их сюда не для того, чтобы накормить мороженным. И уверения, что «это совсем не больно» на них не действовали. В общем, сдавать кровь с грудничком, как оказалось, даже проще, чем с подросшим ребенком. Мамы крошек волнуются больше, чем сами маленькие пациенты.
Сертификат о профилактических прививках
Сертификат о профилактических прививках — это документ, содержащий информацию о сделанных прививках с указанием даты вакцинации и реакции на них пациента. Раз уж первые прививки новорожденному делают в роддоме, то там же должны и выдавать данный документ.
Но на практике часто это правило не соблюдается. В этом случае следует напомнить сотрудникам роддома о их обязанности, либо подождать и попросить сертификат у участкового педиатра в поликлинике.
Сертификат потребуется при поступлении ребёнка в детский сад, школу, а также во время поездок за границу.
Плановые анализы для грудничка в 3 месяца
В два месяца мы с Игорьком, как положено, пришли в поликлинику. Пока доктор осматривала сына и восхищалась, как «мы» хорошо кушаем и растем, медсестра строчила направления на анализы. «Зачем? − удивилась я, – у него же все в порядке». Оказывается, так нужно. 3 месяца – критический возраст. Именно в этот период есть риск развития анемии. Кроме того в этом возрасте карапузу предстоит делать прививки – АКДС и от полиомиелита. Перед этим необходимо удостовериться, что у ребенка нет патологий. Ведь прививки делают только полностью здоровым детям. Нужно узнать уровень гемоглобина в крови, а также содержание лейкоцитов, эритроцитов и прочих составляющих. Для этого берется общий анализ крови.
Кроме этого, необходимо сдать на анализ мочу. Анализ – тоже общий. Он даст информацию о том, в порядке ли почки и мочеполовая система ребенка. Обо всех отклонениях будет заметно по пониженным или пониженным показателям. Важен цвет жидкости, ее прозрачность, уровень pH, а также количество белка, сахара, содержание лейкоцитов и эритроцитов.
Итак, грудничок, при условии, что анализы, которые брались у него в роддоме, соответствуют норме, а также, если у педиатра нет «претензий» к его здоровью, сдает 2 анализа:
- общий анализ крови;
- и общий анализ мочи.
Направления на эти анализы выдаются обычно на втором посещении педиатра, когда ребенку исполняется 2 месяца. К трем месяцам результаты анализов должны быть уже у вас на руках, поэтому с походом в лабораторию затягивать не нужно.
Выводы
Так какие же прививки делают в роддоме новорожденным 2016-2017? Прививку от гепатита B и прививку от туберкулеза.
Несмотря на то, что педиатры и неонатологи агитируют родителей в обязательном порядке вакцинировать детей, решение все же остаётся за мамой и папой. При принятии этого важнейшего для здоровья ребёнка решении следует учитывать не только плюсы и минусы профилактических прививок, но и то, что ребенок — член общества. А это значит, что мы несём ответственность не только за своих детей, но и за людей, нас окружающих. Конечно если вы живёте в пещере, в тайге, в пустыне, в кратере вулкана, на необитаемом острове, то скорее всего вопрос о прививках у вас не стоит. Но если же место вашего проживания подразумевает контакт с людьми, то задуматься о вакцинации все-таки стоит.
Скрининг. Генетический анализ
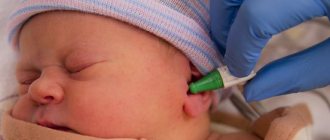
Скрининг новорожденных – это и есть процесс взятия крови у младенца. Кровь берут из пятки, потому что найти вену у новорожденных – дело сложное, а из пальчика невозможно получить нужное количество крови.
Генетический анализ крови позволяет выявить наличие у ребенка таких врожденных опасных болезней как гипотериоз и фенилкетонурия, а также еще почти 50 других редких заболеваний.
Ранняя диагностика двух названных выше заболеваний позволяет скорее начать лечение, что в свою очередь может сыграть важную роль в дальнейшей жизни ребенка. Гипотериоз и фенилкетонурия – тяжелые врожденные заболевания, которые вызываются нарушением обменных процессов в организме младенца, которые приводят к тяжелым последствиям – умственной и физической отсталости, пожизненной инвалидности.
Анализ крови у новорожденного на гипотериоз, сделанный в роддоме, показывает количество в крови ТТГ (тиреотропный гормон).
Гипотериоз связан с нарушениями функционирования щитовидной железы. Это сильно сказывается на развитии нервной системы ребенка и его головного мозга. Гипотериоз может стать причиной неврологических нарушений и умственной отсталости ребенка.
Анализ на фенилкетонурию делается с целью выявления фенилаланина, его повышенный уровень в крови свидетельствует о наличии у младенца фенилкетонурии.
Фенилкетонурия – заболевания наследственное, мы подробно писали о ней в нашей статье здесь. Мутация гена вызывает недостаток в организме особого фермента, что вызывает нарушения обмена аминокислот. Фениналанин не перерабатывается в тирозин в организме человека, больного фенилкетонурией. Из-за этого происходит интоксикация фениналанином, нарушается деятельность ЦНС, правильная работа других органов и происходит постепенное разрушение организма человека.
Забор крови из пятки для проведения генетического анализа делается на 3-5 день жизни новорожденного, если он родился в срок и беременность протекала нормально. И на 14й день, если малыш недоношенный или есть основания предполагать худшее, например, когда мама и папа являются носителями мутированного гена, вызывающего тяжелые наследственные болезни.
Анализы новорожденного, взятые в роддоме, расшифровываются в специальных лабораториях. Если результат отрицательный, то есть малыш здоров, то ни роддом, ни поликлинику, ни родителей ни о чем не извещают. Если результат положительный – из лаборатории звонят в поликлинику, к которой прикрепляется малыш после выписки из роддома для того чтобы мама и малыш явились в поликлинику для сдачи анализа повторно. Поэтому, если вам не позвонили, это значит, что с вашим ребенком все в порядке.
Результатов таких анализов стоит ждать примерно месяц.
Первые анализы новорожденных
Поскольку при рождении ребенка признаки фенилкетонурии и гипотиреоза не всегда выражены, в развитых странах, в том числе и в России. С целью раннего выявления этих заболеваний всем без исключения новорожденным проводят исследование крови (такое обязательное для всех исследование называется скринингом). Рано выявленный гипотиреоз и фенилкетонурия поддаются лечению легче, чем другие врожденные болезни.
Для выявления и профилактики гипотиреоза проводят определение в крови новорожденных тиреотропного гормона (ТТГ), количество которого резко повышается при врожденном гипотиреозе, а также фенилаланина, который при фенилкетонурии обнаруживается в крови в большом количестве. На 3—5-й день жизни у доношенного и на 7—14-й день жизни у недоношенного малыша из пяточки берут несколько капель крови и наносят их на специальную фильтровальную бумагу — бланк, который в последующем отправляют в региональную скрининг-лабораторию То, что ребенку проведен скрининг-тест врач обязательно отметит в обменной кар те новорожденного.
В случае получения отрицательных результатов теста информация не сообщается ни в поликлинику, ни родителям. Если выявляется положительный результат, о нем незамедлительно сообщают по телефону в поликлинику, в которой наблюдается ребенок В связи с этим родителям важно правильно и четко указать адрес, где будет проживать малыш в ближайшее время после выписки из родильного дома. Родители должны знать, что если малыш родился вне родильного дома (в обычной больнице или дома) то скрининг-тест на врожденные заболевания у него не проводился, поэтому для его проведения они должны сами обратиться поликлинику по месту жительства или в медико-генетическую консультацию.
Что такое гипотиреоз и фенилкетонурия?
При врожденном гипотиреозе наблюдается недостаточная функция щитовидной железы. Как известно, гормоны щитовидной железы абсолютно необходимы для развития центральной нервной системы во внутриутробном периоде и в первые годы жизни малыша. При недостатке этих гормонов нарушается процесс созревания головного мозга, что вызывает задержку психического развития и появление неврологических нарушений.
К развитию глубокой умственной отсталости приводит и такое заболевание, как фенилкетонурия. Это врожденное, передающееся по наследству нарушение обмена веществ. Его причиной является недостаток фермента (фенилаланин-гидроксилазы), необходимого для нормального обмена аминокислот, из которых состоят белки организма. В отсутствие этого фермента не происходит превращения аминокислоты фенилаланина в другую аминокислоту тирозин. В результате резко повышается концентрация в крови фенилаланина, который оказывает токсическое воздействие на центральную нервную систему.
Заболевание проявляется в постепенном нарушении деятельности центральной нервной системы, в частности головного мозга, что и приводит к задержке умственного развития. Так как скрининг-тест относится к категории ориентировочных анализов, то, получив информацию о положительных результатах, врач-педиатр поликлиники назначает ребенку с подозрением на гипотиреоз более глубокое обследование, а именно: консультацию эндокринолога, дополнительное исследование всех гормонов щитовидной железы, ультразвуковое исследование щитовидной железы, рентгенологическое исследование.
Ранняя диагностика болезни очень важна, так как начало лечения (назначение препаратов, содержащих гормоны щитовидной железы) до 4—6 педель жизни малыша обеспечивает в дальнейшем полноценное физическое и умственное развитие у большинства детей. Помимо своевременного назначения лекарственных препаратов очень важно, чтобы малыш, больной гипотиреозом, с первых дней жизни вскармливался материнским молоком, так как оно содержит гормоны щитовидной железы матери в количестве, способном обеспечить минимальную суточную потребность в них ребенка. При подозрении на фенилкетонурию малышам после выписки из роддома также проводятся специальные исследования, включающие более точные методы определения количества фенилаланина (аминокислоты, которая в больших количествах накапливается в организме ребенка ) и его производных не только в крови, но и в моче.
Для малыша с фенилкетонурией считается оптимальным раннее установление диагноза и назначение специальной диеты не позднее 21-го дня жизни. Раннее назначение терапии (а именно — подбор диеты с низким содержанием фенилаланина) способно предотвратить задержку умственного развития. Кроме лечения диетой, в наше время идет разработка молекулярно-генетической терапии подобных заболеваний. Однако основное лечение, которое сегодня получают дети с фенилкетонурией, заключается в подборе диеты. Для вскармливания таких детей разработаны специальные молочные смеси, в которых молочный белок заменен на белок с низким содержанием фенилаланина. При соблюдении диеты в организме не накапливается избыток кислоты, губительно действующий на развивающийся мозг, а значит, малыш растет полноценным. Таким образом, фенилкетонурию и врожденный гипотиреоз можно считать одними из немногих врожденных заболеваний, с которыми человечество в силах справиться.
Для детей из группы риска
В случае если состояние здоровья новорожденного вызывает опасения, в роддоме ему будут проведены вес необходимые исследования, среди которых общий анализ крови или мочи, биохимическое исследование крови, определение антител к инфекциям и многие другие. Если малыш родился от матери с резус-отрицательной принадлежностью крови, то в первые минуты жизни врач обязательно определит группу и резус-фактор крови ребенка независимо от состояния его здоровья. Если кровь малыша является резус-положительной(резус-фактор унаследован от отца), то из пуповины произведут забор небольшого количества крови для лабораторного подтверждения ее принадлежности и определения уровня билирубина — вещества, которое выделяется при разрушении эритроцитов в случае резус-конфликта. Сделать это необходимо для того, чтобы не пропустить начало развития гемолитической болезни новорожденного, которая характеризуется повышенным разрушением (гемолизом) эритроцитов (красных кровяных телец) плода и новорожденного из-за несовместимости его крови с кровью матери.
Во время беременности эритроциты плода, имеющие на внешней оболочке антиген резус-фактора (резус-положительные), попадая в организм матери (не имеющей этого антигена), способны вызвать образование у нее антител — белков, разрушающих эти незнакомые антигены. При определенных условиях (болезни матери, вредные привычки, патологическое течение беременности, предшествующие аборты и др.) антитела могут проникать через плаценту и вызывать гибель эритроцитов у плода, приводя в последующем к развитию у него анемии и желтухи (подобный конфликт может возникнуть и при несовместимости крови матери и плода по антигенам группы крови).
Из разрушенных эритроцитов в кровоток попадает билирубин, токсичный для тканей и, в особенности, для нервной системы малыша. Если печень не успевает обезвредить свободный (непрямой) билирубин (т.е. связать его с глюкуроновой кислотой), он накапливается в кровяном русле и начинает проникать в ткани, окрашивая кожу малыша в желтый цвет. Особенно опасно это для клеток головного мозга крохи, так как свободный билирубин способен проникать в нервные клетки и вызывать нарушение их деятельности и даже гибель, приводя к развитию так называемой билирубиновой энцефалопатии (повреждения головного мозга).
Чтобы не допустить развитие подобных осложнений, у новорожденного обязательно определят уровень билирубина в крови и будут наблюдать за его приростом в течение нескольких дней. Однако появление желтухи у новорожденного может быть обусловлено и другими причинами: перенесенной гипоксией (недостаточностью кислорода), родовыми повреждениями, вирусными или бактериальными инфекциями. Если желтуха появилась у недоношенного малыша или у ребенка, родившегося с признаками задержки внутриутробного развития (маленького к своему сроку беременности), то определение билирубина в крови ему назначат, даже если цвет кожи имеет лишь легкое желтушное окрашивание. А все это потому, что уровень билирубина в крови у таких новорожденных может быть значительно выше, чем можно предположить по интенсивности окрашивания кожи. Новорожденным из группы риска по развитию гемолитической болезни в роддоме обязательно назначают и общий анализ крови, так как повышенный распад эритроцитов сопровождается снижением уровня гемоглобина и количества красных кровяных телец, а значит, возникновением анемии. Общий анализ крови обязательно назначат новорожденным, родившимся раньше срока, имеющим признаки задержки внутриутробного развития, а также детям из двойни, тройни, т.е. родившимся в результате многоплодной беременности.
О чем расскажет общий анализ крови?
Кровь является самым чувствительным индикатором всех изменений, происходящих в организме. Если малыш нездоров, общий анализ крови поможет определить, нет ли в организме какого-либо воспалительного процесса. При инфекционных заболеваниях в крови новорожденного крохи резко повышается уровень лейкоцитов, появляются в большом количестве незрелые формы клеток, высокой становится и скорость оседания эритроцитов — СОЭ. Подобные изменения в крови могут появляться значительно раньше симптомов заболевания, что очень важно в диагностике и лечении болезней у новорожденных. Следует отметить, что кровь здорового новорожденного имеет некоторые особенности. В ней значительно выше количество эритроцитов, лейкоцитов, уровень гемоглобина (180—240 г/л). К моменту рождения у ребенка имеются два типа гемоглобина. Первый — фетальный — (80%), обладающий большей способностью связывать и переносить кислород к органам и тканям, что очень важно во время внутриутробного развития. Второй — взрослый — НЬА (20%), необходимый для получения кислорода через легкие; его будут содержать практически все эритроциты малыша уже к 4—5 месяцам жизни.
Почему кровь берут из пятки?
Не беспокойтесь о том, что капельки крови для анализа у вашего крохи придется забирать из пяточки. Это всего лишь более удобный способ, так как пальчики у новорожденного еще очень малы для проведения этой процедуры.
Для больных малышей
Если новорожденный нездоров, в родильном доме ему могут назначить исследование мочи, которое не только поможет оценить состояние и функцию органов мочеполовой системы, но и позволит судить о наличии некоторых нарушений со стороны органов и систем (болезни печени, нарушения обмена веществ и др.). Однако это не частое исследование в родильном доме, так как сбор мочи у новорожденного может представлять некоторые трудности ввиду его физиологических особенностей (транзиторная олигурия — выделение очень малого количества мочи в первые 3 дня жизни). Поэтому у тяжелобольных новорожденных забор мочи для исследования часто проводят с помощью мочевого катетера. Итак, мы увидели, что есть случаи, когда лишь ранняя диагностика заболевания помогает сохранить здоровье малыша в дальнейшем. Если анализы, проведенные в роддоме, выявят какие-либо неполадки, новорожденному будет назначено дополнительное обследование и, возможно, лечение в специализированном стационаре.
Анализ мочи у новорожденных
Анализ мочи у новорожденных часто назначают одновременно с клиническим анализом крови для оценки общего состояния организма и мочевыделительной системы в частности.
В первую неделю жизни моча новорожденного прозрачная, позже она приобретает оттенок желтого. Особенностью анализа мочи у новорожденных можно назвать физиологическое появление белка, особенно у недоношенных деток.
Часто родители новорожденного ребенка не знают, как собрать мочу для анализа. Проще всего для этого купить в аптеке специальный стерильный мочеприемник для грудничков. Мочеприемники бывают для мальчиков, для девочек и универсальные, которые подходят детям обеих полов.
В случае если нет возможности воспользоваться специальным мочеприемником, может помочь обычный полиэтиленовый пакет. Его моют с мылом и подкладывают под ребенка. Естественно, часть мочи попадет мимо пакета, поэтому под ребенка нужно подложить пеленку.
Перед тем как собирать мочу на анализ необходимо подмыть половые органы новорожденного чистой кипяченой водой (обязательно комнатной температуры).
Другие анализы крови, которые берут у детей
1. Биохимический анализ крови новорожденного исследуется для получения развернутой картины о состоянии внутренних органов ребенка. Его назначают при симптомах, похожих на рахит и при частых болях в животе. На такой анализ направляют при подозрении на болезни печени и органов пищеварения. Анализ берется из вены, поэтому грудным детям до 3-4 месяцев его берут из вены головы, ноги или предплечья. Найти вену на локтевом сгибе малыша не представляется возможным. Биохимический анализ показывает развернутые параметры крови ребенка, которые не входят в стандартный анализ крови. Такие, как билирубин, белок, глюкоза и другие.
2. Анализ крови на билирубин у новорожденных собирается при рождении из пуповины малыша. Он проводится для того, чтобы определить, есть ли у малыша желтушка. Повышенное содержание его в организме придает желтый цвет телу ребенка. Именно от содержания этого вещества зависит окраска мочи и кала. При рождении показатели билирубина в крови у младенца очень высокие. Здоровый человек не может иметь такие показатели. Однако, для младенцев считается нормой 60 мк моль/литр. Через несколько дней количество билирубина может доходить до 200 мк моль/литр, что также не должно быть причиной для паники. Через какое-то время показатели снижаются. В организме ребенка начинают вырабатываться ферменты, которые снижают количество билирубина в организме. Чтобы отследить динамику этих изменений берется кровь у младенца в течение нескольких минут после рождения.
3. Скрининг новорожденного проводится для выявления редких генетических заболеваний на ранних сроках. Если болезнь обнаружить еще до того, как появятся симптомы, то облегчить состояние ребенка будет на много проще, а в некоторых случаях — и окончательно предотвратить развитие болезни. Анализ из пятки новорожденных собирается через 1-2 дня после рождения. Образец крови высушивается и направляется в лабораторию. Этот анализ готовится длительное время, но он дает возможность провести исследования на 51 опасную болезнь. Благодаря тому, что генетический анализ новорожденного проводится еще в роддоме, удается принять меры еще до того, как болезнь заявит о себе в полную силу. Как правило, большая часть детей не находятся в группе риска по таким заболеваниям, но 100 детей из 140 000 оказываются в группе риска по этим болезням. Во многих странах такой анализ является обязательной процедурой в роддоме.