Токсическая эритема у новорожденного в большинстве своём является естественной защитной реакцией организма от окружающей среды, и встречается практически у 50% младенцев. В качестве других причин детские врачи-неонатологи выделяют следующие факторы: токсикоз и наличие вредных привычек у мамы во время беременности, внутриутробные инфекции, позднее начало грудного вскармливания и др. Каким образом проявляется патология и какие методы лечения эритемы существуют? Насколько это опасно для новорожденных и что советует предпринять доктор Комаровский?
Что такое эритема?
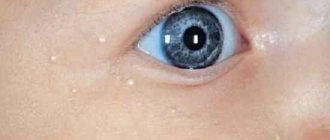
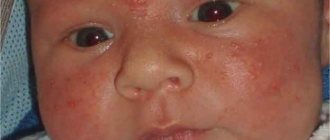
Токсическая эритема — это покраснение кожи или мелкая сыпь, связанные с адаптацией детского организма к условиям внеутробной жизни (к которым младенец ещё не привык). Симптомы эритемы, как правило, обнаруживаются в первые часы жизни или в последующие 2-4 дня. Иногда кожные высыпания приобретают серо-жёлтый оттенок. При этом общее состояние ребёнка зачастую не изменяется (отсутствуют признаки воспалительных заболеваний или инфекций).
Диагностика и лечение
В целом самочувствие младенцев не меняется, температура тела не поднимается. При ярко выраженной токсической эритеме малыш становится капризным, у него наблюдается расстройство стула, незначительное увеличение различных групп лимфоузлов, селезенки, в крови увеличиваются аллергические клетки эозинофилы. Они же обнаруживаются при взятии мазков из содержимого элементов высыпаний.
Токсическая эритема новорожденных по своему типу представляет аллергоидную реакцию. Характерным является отсутствие иммунологической стадии истинной аллергической реакции. Лечения чаще всего не требуется, но при сильно выраженных высыпаниях можно включить дополнительное питьее (30–60 мл 5% глюкозы в сутки), антигистаминные препараты (Фенкарол 2,5 мг дважды в день в течение двух–трех дней).
Как проявляется заболевание?
Токсическая эритема у новорожденных имеет свои отличительные особенности. К ним относят:
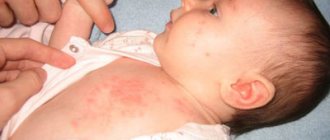
- Появление розовато-красных пятнышек небольшого размера на руках, ногах (особенно в местах локтевых и коленных сгибов), а также на ягодицах, лице и голове.
- Проявляется эритема в течение нескольких суток с момента рождения ребёнка.
- Имеющиеся высыпания могут вызывать лёгкий зуд.
- В центре красных пятен могут образовываться маленькие пузырьки с жидким содержимым желтоватого или серого цвета.
- Кожа на месте прыщиков может быть немного уплотнена.
В большинстве случаев сыпь самостоятельно проходит в течение нескольких дней, но впоследствии может появиться снова. И в случае рецидива токсическая эритема сопровождается уже другими, дополнительными симптомами, например:
- Повышением температуры тела.
- Небольшим уплотнением лимфоузлов.
- Увеличением селезёнки.
В случае эритемы сыпь никогда не появляется на ладошках, ступнях и слизистых оболочках.
Причины
Эритема у новорожденных развивается под воздействием следующих факторов:
- тяжелые роды,
- гипоксия плода,
- наследственность (аллергические реакции, передающиеся на генетическом уровне),
- работа беременной женщины, связанная с негативным влиянием химических веществ,
- токсикоз,
- употребление лекарственных средств в период беременности,
- болезни эндокринной системы (сахарный диабет, патологии щитовидной железы),
- внутриутробное инфицирование ребенка,
- начатое с опозданием грудное вскармливание.
Перечисленные факторы не относят к прямым провокаторам заболевания. Однако они ослабляют иммунитет младенца, что приводит к возникновению высыпаний на эпителии грудничков.
Насколько патология опасна для новорожденных?
В силу того, что эритема является результатом адаптации детского организма к новым условиям окружающей среды, она не представляет угрозы для жизни и здоровья малыша. Однако если высыпания не проходят в течение длительного периода времени, это может быть поводом для беспокойства. В таком случае грудничка стоит показать детскому специалисту. Возможно, потребуется медикаментозное лечение (как правило, с использованием антигистаминных препаратов).
Но к лекарственным средствам необходимо относиться с особой осторожностью, ведь если новорожденного «залечить», может произойти инфицирование кожи младенца и пустулёз, т. е. начнут появляться гнойные пузырьки, которые начнут быстро распространяться и разносить патогенных бактерий.
Лечение эритемы у младенцев
Токсическая эритема, как и физиологическая, обычно в лечении не нуждается. Она проходит постепенно сама. Высыпания не оставляют на коже никаких следов. В норме, чтобы купировать процесс, достаточно соблюдать гигиену ребенка:
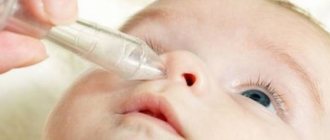
- ежедневно купать его в воде с добавлением отвара череды, ромашки или марганцовки;
- чаще менять одежду малыша;
- не допускать перегрева ребенка;
- следить, чтобы чистым было его постельное бельё;
- устраивать ребенку регулярные воздушные ванны;
- контролировать, чтобы одежка на малыше была свободной, не стискивала его тело;
- сухие участки кожи с местами шелушения смазывать детским кремом или маслом;
- не растирать кожу малыша полотенцем после купания, а нежно промокать её легкими движениями.
Рекомендуется в этот период побольше поить ребенка простой питьевой кипяченой водой.
Если эритема оказывается затяжной или осложненной, то требуется подключить медикаментозное лечение. Малышу назначаются в этом случае лекарства антигистаминного действия, бифидобактерин или подобные ему препараты для поддержания микрофлоры желудка и кишечника, витамины группы В, витамин Е, аскорбинка, рутин.
Чтобы уменьшить явления зуда, можно смазывать красные высыпания противоаллергической мазью, которую прописал врач.
При сильной пустулезной сыпи высыпания обрабатываются препаратами, содержащими окись цинка, зеленкой или марганцем.
Для кормящей женщины важно в период лечения у новорожденного токсической эритемы перейти на диетический режим питания.
Из рациона матери рекомендуется исключить продукты, чаще всего вызывающие аллергию:
- орехи;
- мёд;
- апельсины и мандарины;
- шоколад;
- яйца;
- красные фрукты и ягоды;
- манку;
- гречку;
- курицу.
Отлаженное гипоаллергенное питание матери поможет новорожденному быстрее справиться с токсической эритемой.
При правильно организованном уходе и питании высыпания на коже младенца благополучно проходят, не вызывая осложнений.
Что делать при появлении первых симптомов эритемы?
При появлении первых симптомов патологии необходимо как можно скорее показать ребёнка педиатру или детскому дерматологу. И, если доктор посчитает нужным, то может назначить дополнительные обследования, например:
- Общий анализ крови.
- Микроскопический анализ частицы кожи, аккуратно изъятой с очага покраснения или воспаления.
- Аллергические пробы.
- Анализ материнского молока на содержание предполагаемых аллергенов.
Самолечение категорически противопоказано, поскольку может только навредить ребёнку.
Эритема у детей и взрослых, фото с пояснениями
Эритема – это покраснение эпидермиса. Такая реакция кожного покрова может быть обусловлена повышением или понижением температуры воздуха, соприкосновением тела с горячей водой и другими подобными факторами. В таком случае покраснение эпидермиса не вызывает опасения.
Если же состояние возникло без видимых причин, то рекомендуется обратиться за медицинской помощью, поскольку оно может являться симптомом заболевания, угрожающего не только здоровью, но и жизни человека.
Эритема: что это такое?
Эритема кожи – покраснение эпидермиса, которое происходит из-за расширения капилляров. Такие сосудики находятся непосредственно в кожном покрове. По этой причине резкий приток крови в них влияет на изменение оттенка кожи.
Предпосылками таких проявлений являются чаще всего обычные физиологические процессы, но это также может быть связано с патологиями.
Эритема имеет такие виды, как физиологическая и патологическая болезнь. У каждого из них есть свои причины возникновения.
Физиологическая кожная эритема быстро проходит и не является следствием развития патологий. Вот причины такого вида покраснения:
- реакция на изменение эмоционального фона – стыд, негодование и другие;
- вегетативно-сосудистые расстройства, которые возникают по естественным причинам, например, во время менопаузы или в период вынашивания малыша;
- физическое воздействие – удар, растирание и другие;
- изменение температуры воздуха – жара или мороз;
- употребление медикаментозных средств, вызывающих расширение сосудов;
- попадание на эпидермис каких-либо веществ, которые раздражают кожу – средства бытовой химии, различные мази и другие продукты.
Такая разновидность покраснения, как патологическая эритема возникает из-за каких-либо заболеваний. Вот причины возникновения этой болезни:
- общие патологии, спровоцированные инфекциями;
- хронические болезни кожного покрова – этохроническая эритема;
- заболевания эпидермиса неинфекционного и инфекционного характера;
- аутоиммунные патологии;
- аллергия, в особенности на медикаментозные средства;
- патологии соматического характера;
- физиотерапия;
- реакция эпидермиса на ультрафиолет, которая носит название солнечная эритема.
Возникновение покраснения часто возникает сразу из-за нескольких причин. Чтобы вылечить болезнь, необходимо избавиться от фактора, из-за которого она появилась.
Узловатая эритема
Симптоматика этой формы патологии – присутствие красных пятен на поверхности кожных покровов. Они имеют плотную структуру, и их присутствие на эпидермисе вызывает неприятные ощущения у пациента. Подробно о узловатой эритеме вы можете узнать здесь.
Характерными проявлениями заболевания является то, что пятна появляются внезапно и также неожиданно исчезают. Они могут пройти быстро или через несколько суток после появления.
При узловатой форме воспалительный процесс происходит в толще эпидермиса и в жировой клетчатке. Диаметра высыпаний находится в диапазоне от одного до десяти сантиметров. Места локализации – внутренняя сторона бедра и голень. Эритема лица в этом случае наблюдается крайне редко.
На проявление патологии влияют вирусы, проникающие в организм. В этом случае к основанной симптоматике добавляются следующие проявления: болевой синдром в области суставов, увеличение температуры тела, воспаление слизистой органов зрения и общее недомогание.
Вирусная эритема
Эритема у ребенка развивается из-за проникновения в организм вирусов. Патологии подвержены дети от 2 до 4 лет. Чаще всего заболевание из-за вирусов появляется весной или осенью. Характерная симптоматика патологии:
- першение в горле;
- повышение температуры;
- зуд в носу;
- болевой синдром в области головы;
- ринит;
- возникновение высыпаний на эпидермисе и в ротовой полости через несколько суток после попадания вирусов в организм.
Лечение токсической эритемы
При токсической эритеме зачастую не требуется специального лечения, т. к. высыпания проходят самостоятельно. Необходимо лишь следить за гигиеной малыша:
- Периодически устраивать ребёнку воздушные ванны (хотя бы по 5-10 минут).
- Исключить влияние каких бы то ни было негативных факторов. То есть грудничку необходимо создать комфортные для жизни условия (кормить гипоаллергенной смесью или в случае грудного вскармливания исключить из рациона кормящей мамы все неполезные продукты: шоколад, цитрусовые, орехи, яйца, мёд, острую и пряную пищу, использовать для купания только качественные средства — без опасных химических добавок и т. д.).
- Раз в 1-2 дня проводить влажную уборку в помещении, чтобы не скапливалась пыль.
При тяжёлом течении болезни грудничку прописывают следующие препараты:
- Антигистаминные средства (Супрастин, Фенистил и др.). Хотя и эти препараты не рекомендуется давать детям, младше 1 месяца.
- Лакто- или бифидобактерии для улучшения процессов пищеварения и нормализации кишечной микрофлоры (Бифидумбактерин, Линекс, Ацилакт и др.).
- Поливитамины для новорожденных (особенно содержащие витамин D).
Обильные высыпания, локализованные в области пупка обрабатывают зелёнкой или слабым раствором марганцовки.
Ни в коем случае не стоит заниматься самолечением. Приём любых лекарственных препаратов необходимо согласовывать с педиатром. Подбором точной дозировки также должен заниматься врач. В противном случае здоровью и нежной коже малыша можно нанести непоправимый вред. Ведь организм грудничка чувствителен даже к молоку матери, что уж говорить о медикаментах.
Причины появления эритемы
Причины, по которым возникает токсическая эритема у новорождённых.
Генетическая предрасположенность
Это считается основной причиной, по которой вы можете обнаружить такие проявления на коже малыша. Объяснить такую выборочную уязвимость нельзя – очевидно, этап отбора таких генов и их распределение произошло очень давно.
Состояние мамы
Врачи не раз находили взаимосвязь между длительным и тяжёлым токсикозом беременной женщины и тем, насколько часто у таких мам ребёнок был подвержен кожному раздражению. Влияют также вредные привычки (и вообще любые токсины, если женщина работала или работает на «вредной» работе), и приём лекарств в большом количестве.
Внутриутробные инфекции
Незначительный, но иногда встречающийся провокатор. Уследить за внутриутробной инфекцией очень непросто, ведь матка – очень защищённый орган, практически не подающий сигналов организму во время вынашивания. Увидеть проблемы и тревожные симптомы можно только на обследовании.
Позднее начало грудного вскармливания
Если по каким-то причинам женщина не может начать кормить ребёнка сразу, это может отразиться на вероятности развития в его организме такой проблемы – возможно, это связано с недостатком питательных веществ.
Токсическая эритема новорождённых действительно не представляет никакой угрозы жизни младенца, как и любая неонатальная адаптивная реакция организма на окружающий мир.
Прежде чем паниковать, попытайтесь понять, насколько чужой этот мир для ребёнка – у новорождённого просто нет нужных ресурсов в организме, чтобы адекватно воспринять всё вокруг, вплоть до атмосферы и процессов внутри себя же. Все необходимые вещества он получит из питания и вспомогательных препаратов, если такая необходимость возникнет.
Физиологическая эритема может мешать как ребёнку, так и родителям, что побуждает последних начать лечение как можно скорее. Сколько бы врачи (в том числе и знаменитый доктор Комаровский) не повторяли, что это абсолютно естественный процесс для малыша, который проходит сам собой, беспокойство родителей вполне понятно. Выглядят проявления на коже пугающе и похоже на самые разные кожные патологии.
Физиологические «переходные» состояния новорожденных
Процесс рождения требует подключения приспособительных механизмов организма ребёнка на всех уровнях, в процессе чего могут возникать «переходные» состояния новорожденных. Данные состояния возникают в течение первых дней от момента рождения, в основном не требуют специального лечения и проходят сами собой спустя короткий промежуток времени. Альбуминурия
Нарушение деятельности почек и в связи с этим белок в моче встречается почти у всех новорожденных первых дней жизни. Это обусловлено увеличенной проницаемостью клеток почек, вырабатывающих мочу на фоне особенностей движения крови по сосудам (после рождения начинает функционировать легочный круг кровообращения и в связи с этим изменяется протяженность сосудистого русла и сопротивляемость стенок сосудов). Вместе с тем реакция на белок может быть положительной при исследовании мочи из-за примесей солей и слизи в моче.
Желтуха физиологическая
Наблюдается у 2/3 новорожденных вследствие незрелости ферментных систем печени и повышенного образования билирубина. На 2-3 день жизни появляется желтушное окрашивание кожи, а иногда и слизистых оболочек глаз. Стул и моча сохраняют обычную окраску. Это состояние продолжается не более 10 дней. И если самочувствие удовлетворительное, лечения не требуется. При заметном похудании, вялости, пассивности ребенка, немедленно обратитесь к педиатру, т.к. данное состояние не характерно для физиологической желтухи. Также следует думать о гемолитическом заболевании в случае, если желтуха наступила не на 2-3-й день, а в первые сутки жизни.
Затрудненное дыхание
Первый вдох после рождения не полностью расправляет легкие. Для этого требуется особенный тип дыхания, которым бессознательно пользуется новорожденный. Он делает периодически глубокий вдох, а выдох сдерживает, выталкивая воздух как бы с затруднением — легочную ткань. У недоношенного или слабого, больного ребенка этот процесс протекает дольше. У здоровых на 5 сутки жизни легочная ткань обычно расправляется до конца.
Изменение кожных покровов (эритемы, шелушение)
Физиологическая эритема — реакция кожи на удаление первородной смазки, которой ребенок был покрыт еще внутриутробно, выражается ее покраснением. Усиливается на 3-й сутки жизни и исчезает к концу первой недели.
Физиологическое шелушение — появляется после эритемы, как ее исход, чаще на груди и животе. Особенно выражено у переношенных детей. При сильном шелушении можно смазать детским кремом.
Родовая опухоль — отек части тела, чаще головы, которая к моменту родов находилась ближе к выходу из матки (предлежала). Держится 1-2 суток. Иногда на месте родовой опухоли появляются мелкоточечные кровоизлияния, исчезающие самостоятельно.
Токсическая эритема — красноватые, слегка плотноватые пятна, иногда с пузырьками в центре. Встречается у 20-30 % новорожденных. Располагается в основном на ногах и руках вокруг суставов, на ягодицах, груди, реже — на животе, лице. Реакция аллергического типа, лечения обычно не требует. Но при обильных высыпаниях, когда ребенок беспокоен, его следует обильно поить, а также обратиться к врачу, который назначит глюконат кальция, димедрол в возрастных дозировках.
Мочекислый инфаркт почек
Бывает практически у всех новорожденных. Обусловлен нарушением обмена веществ в почках и отложением в ее зонах кристаллов солей мочевой кислоты. Внешне проявляется выделением мутной, кирпично-желтой мочи. К концу 1-й недели эти явления проходят, с середины 2-й признак считается патологическим.
Половые кризы
Связаны с изменениями гормонального баланса у большинства новорожденных. Одно из проявлений — нагрубание молочных желез (как у девочек, так и у мальчиков) с максимальным увеличением на 7-8 день, обычно проходит к концу месяца. Из нагрубевших молочных желез не следует пытаться выдавливать секрет, т.к. это ведет к инфицированию их и развитию мастита. Полезнее наложить стерильную сухую салфетку, смоченную прокипяченным и охлажденным камфорным маслом.
В первые 2 дня жизни может воспалиться слизистая влагалища. Из половой щели появляются обильные выделения серовато-беловатого цвета, которые на третий день самостоятельно исчезают. Рекомендуется подмывать девочек слабым раствором перманганата калия (марганцовка), при этом следить, чтобы в раствор не попали кристаллики, которые могут вызвать сильный ожог. Можно также использовать в этих же целях отвары ромашки, зверобоя, череды. Эти травы обладают обеззараживающими свойствами.
Более редкими проявлениями гормонального криза являются: отек наружных половых органов — половых губ, члена, мошонки, который может держаться 1-2 недели и более, потемнение кожи вокруг сосков и кожи мошонки. Водянка яичка — скопление жидкости между его оболочками. Проходит иногда только в конце первого месяца жизни самостоятельно и не требует лечения.
Транзиторное понижение температуры, транзиторная лихорадка
Физиологические нарушения теплового баланса связаны с несовершенством теплорегуляции новорожденных, которые не могут удерживать постоянную температуру тела и реагируют на любые изменения ее в помещении или на улице. Вследствие особенностей строения их кожи, богатой сосудами и капиллярами и бедной потовыми железами, происходит быстрое перегревание или переохлаждение ребенка.
Когда новорожденный выделяет больше жидкости, чем получает при кормлении, это выражается — беспокойством, сухостью слизистых оболочек, повышением температуры до 38,5.С и выше, жаждой. Его надо раздеть, обтереть спиртом, одеколоном, обильно напоить сладким чаем или кипяченой водой. При отсутствии эффекта — сделать клизму с анальгином.
Для этого вначале делают обычную, чтобы очистить кишечники обеспечить лучшее всасывание лекарства, а затем непосредственно клизму с анальгином. Растолочь одну таблетку (0,5 г) в порошок, и ее 1/10 часть растворить в воде объемом с маленький резиновый баллончик, предназначенного специально для новорожденных. Ожидаемое облегчение наступит через 20-30 минут.
Если температура ребенка, наоборот, понижена, что чаще всего бывает в первые часы его жизн и, следует быстро укутать в стерильные пеленки (проглаженные утюгом, если роды произошли дома) и поместить на пеленальный стол под лампу. Постоянная температура тела устанавливается, как правило, к середине первых суток.
Физиологическая диспепсия, дисбактериоз
Полное отсутствие бактерий присуще только плоду, который стерилен при нормальной беременности, и новорожденному в первые часы жизни. Но уже через 10-20 часов его кожа, слизистые оболочки дыхательных путей и кишечника заселены микроорганизмами, некоторые из которых необходимы для пищеварения, а как оно протекает, видно по испражнениям.
Расстройство стула — физиологическая диспепсия, бывает у всех новорожденных. Вначале, первые три дня, выделяется первородный меконий — густой, темно-зеленый. Затем в нем появляются вкрапления желтого и беловатого цвета, испражнения становятся более частыми — от плотных комочков до жидкой консистенции. Такая физиологическая диспепсия длится недолго. Через 2-4 дня кал становится кашицеобразным, однородно-желтого цвета — устанавливается стул постоянного характера, что свидетельствует о росте в кишечнике бактерий, нормализующих пищеварение.
Физиологическая потеря массы тела
Это состояние характерно для детей на 3-5-е сутки жизни. Ребенок теряет 5-8 % от веса тела при рождении, главным образом из-за испарения жидкости с дыханием из-за недостаточного поступления ее извне. Большинство восстанавливают массу тела к концу первой — началу второй недели. Раннее, через 2 часа после рождения, прикладывание к груди способствует меньшим потерям.
Следует также помнить, что помимо молока дитя нуждается в дополнительном питье — воде, и что тот, кто испытывает перегревание или переохлаждение, расходует энергию не по назначению — хотя бы на частичное восстановление теплового баланса.
Масса тела имеет тенденцию к убыли и при недостаточном количестве молока у матери. Педиатр, наблюдающий ребенка, должен выбрать оптимальный вариант специальной молочной смеси и подробно проинструктировать мать, сколько следует давать его при докармливании. Самостоятельно выбирать смесь, не посоветовавшись с врачом, неразумно.